Болезни сердечно-сосудистой системы в структуре детской заболеваемости занимают одно из первых мест. За последние годы заметно изменились соотношение, клиническая симптоматика и исход болезней сердца у детей. На первый план выступают неревматические заболевания сердца вирусно-бактериальной природы, имеется тенденция к увеличению частоты врожденных пороков сердца, нарушений ритма и проводимости, а также артериальных гипер- и гипотензий. Для диагностики заболеваний сердца важнейшее значение имеют знание анатомо-физиологических особенностей сердечно-сосудистой системы у детей, анализ анамнестических данных и жалоб больного, данные объективного обследования и лабораторно-инструментальных методов исследования.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ У ДЕТЕЙ. Закладка сердца начинается на 2-й неделе внутриутробного развития из двух самостоятельных сердечных зачатков, которые затем сливаются в одну трубку, расположенную в области шеи. Она закреплена вверху артериальными стволами, внизу — развивающимися венозными синусами. Вследствие быстрого роста в длину на 3-й неделе трубка начинает изгибаться в виде буквы S, при этом примитивное предсердие и артериальный проток, находившиеся вначале на противоположных концах сердечной трубки, сближаются, а пути притока и оттока смыкаются. На 4-й неделе сердце становится двухкамерным (как у рыб) с клапанами между венозным синусом и предсердием. На 5-й неделе идет образование межпредсердной перегородки и сердце становится трехка-мерным (как у амфибий), на 6—7-й неделе происходит разделение общего артериального ствола на легочную артерию и аорту, а желудочка — на правый и левый. Одновременно формируется проводящая система сердца (с 4-й недели), кроме основных путей (синоатриального, атриовентрикулярного узлов, пучков Гиса, Бахмана, Венкебаха, Тореля) закладываются добавочные (Махайма, Кента, Джеймса и др.). К рождению ребенка происходит инволюция добавочных пучков, и лишь у 0,2—0,1 % детей они остаются.
Кровообращение плода. С конца 2-го месяца беременности устанавливается плацентарное кровообращение, сохраняющееся до момента рождения ребенка (до этого возраста зародыш питается гистотрофным способом). Кровь, обогащенная в плаценте кислородом и другими питательными веществами, по непарной пупочной вене в составе пупочного канатика поступает к плоду. Пупочная вена направляется к воротам печени, где образует несколько ветвей, которые сливаются с воротной веной. Печень через эти сосуды получает наиболее богатую кислородом кровь. Другая, большая, часть артериальной крови через венозный проток (аранциев) направляется в нижнюю полую вену и смешивается с венозной кровью, оттекающей от нижних частей тела, печени. Из нижней полой вены смешанная кровь поступает в правое предсердие, куда впадает также верхняя полая вена, несущая венозную кровь из верхней половины тела. В правом предсердии оба потока крови полностью не смешиваются, поскольку кровь из нижней полой вены направляется через овальное окно в левое предсердие, а затем в левый желудочек, тогда как кровь из верхней полой вены устремляется через правое предсердие в правый желудочек. В левое предсердие поступает также небольшое количество крови из легочных вен нефункционирующих легких, это смешение не оказывает существенного влияния на газовый состав крови левого желудочка. При систоле же-лудочков кровь из левого желудочка через aorta ascendens поступает в сосуды, питающие верхнюю половину тела (аа. anonyma, carotis, subclavia sin.), из правого — в легочную артерию; незначительный объем (около 10 %) крови проходит через нефункционирующие легкие и по легочным венам возвращается в левое предсердие. Большая часть смешанной крови из легочной артерии поступает через боталлов (артериальный) проток в нисходящую часть аорты ниже места отхождения больших сосудов, питающих мозг, сердце, верхнюю часть тела. Из нисходящей аорты кровь поступает в сосуды нижней половины тела, относящиеся к большому кругу кровообращения. Частично эта кровь через пупочные артерии поступает обратно в плаценту, где обогащается кислородом, питательными веществами, и вновь поступает через пупочную вену к плоду.
Таким образом, для фетального кровообращения характерны:
1) наличие связи между правой и левой половиной сердца и крупными сосудами — два право-левых шунта;
2) значительное превышение, вследствие шунтов, минутного объема (МО) большого круга кровообращения над МО малого круга (нефункционирующие легкие);
3) поступление к жизненно важным органам (мозг, сердце, печень, верхние конечности) из восходящей аорты и дуги ее более богатой кислородом крови, чем к нижней половине тела;
4) практически одинаковое, низкое, кровяное давление в легочной артерии и аорте.
Кровообращение новорожденного. При рождении ребенка легкие расправляются и наполняются кровью, фетальные кровеносные пути (аранциев и артериальный протоки, овальное окно и остатки пупочных сосудов) закрываются и постепенно обли-терируются. У новорожденных устанавливается внеутробное кровообращение, начинают функционировать малый и большой круги кровообращения. В левом предсердии возрастает давление крови из-за поступления большого ее количества, и клапан овального окна механически закрывается. Принято считать, что закрытие артериального (боталлова) протока происходит под влиянием нервных, мышечных и торсионных факторов. Обычно к 6-й неделе жизни закрывается артериальный (боталлов) проток, к 2—3 мер — венозный (аранциев) проток, к 6—7 мес — овальное окно в межпредсердной перегородке. Вследствие выключения кровотока через плаценту общее периферическое сопротивление почти удваивается. Это в свою очередь ведет к повышению системного артериального давления, а также давления в левом желудочке и предсердии. Одновременно происходит постепенное значительное (примерно в 4 раза) снижение гидростатического сопротивления в малом круге кровообращения из-за повышения напряжения кислорода в тканях легких (особенностью гладкой мускулатуры сосудов малого круга кровообращения является ее сокращение в ответ на гипоксию) до 15—20 мм рт. ст. к 1—2-месячному возрасту. Следствием снижения сопротивления сосудов малого круга кровообращения является увеличение объема протекающей через них крови, а также снижение систолического давления в легочной артерии, правом желудочке и предсердии.
Таким образом, сердце новорожденного обладает большой запасной силой:
1) уменьшение вязкости крови за счет снижения количества эритроцитов;
2) выключение плацентарного кровообращения, что ведет к уменьшению количества циркулирующей крови плода на 25—30 % и сокращению пути, который проходит кровь;
3) внутриутробно оба желудочка выполняют одинаковую работу, а правый даже несколько большую; в постнатальный период нагрузка на правый желудочек постепенно уменьшается, а на левый — увеличивается.
Сердце ребенка имеет ряд анатомо-физиологических особенностей. У новорожденных сердце относительно большое и составляет 0,8 % от массы тела (около 22 г), а у взрослых — 0,4 %. Правый и левый желудочки примерно равны, толщина их стенок составляет 5 мм. С возрастом происходит нарастание массы сердца: к 8 мес масса удваивается, к 3 годам — утраивается, к 6 годам увеличивается в 11 раз. Особенно интенсивно в связи с большей нагрузкой на него растет левое сердце, толщина стенки левого желудочка достигает к 14 годам почти 10 мм (правого — 6 мм). Оба предсердия большие, толщина их стенок 2 мм. Одновременно происходит тканевая дифференцировка. Гистологически миокард новорожденного имеет очень тонкие мышечные волокна, слабо развиты соединительная ткань, продольная фибриллярность и поперечная исчерченность. Ядра представлены в большом количестве, но они мелкие, малодифференцированные. Хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы. Магистральные сосуды имеют относительно большие размеры. До 10—12 лет у детей легочная артерия шире аорты, затем просветы их становятся одинаковыми, а после полового созревания устанавливается обратное взаимоотношение. Суммарные просветы артерий и вен большого крута кровообращения в раннем возрасте близки между собой (1:1), у детей старшего возраста это соотношение равно 1:3, у взрослых — 1:5. Система капилляров у детей относительно и абсолютно шире, чем у взрослых, что вызывает затруднения в поддержании температурного гомеостаза.
У новорожденных особенно интенсивно снабжается кровью головной мозг (39 % МОК и 15 % — у взрослого) и печень (23 % и 30 % соответственно), относительно слабее — скелетные мышцы (< 10 % и 20 %) и почки (12 % и 25 % соответственно). С возрастом увеличивается кровоток через скелетные мышцы и почки, а доля минутного объема крови, протекающей через сосуды мозга, уменьшается. Своеобразие кровоснабжения мозга детей раннего возраста определяется наличием родничков, сглаживающих колебания давления в полости черепа, особенно при крике. Анатомически сердце новорожденного расположено выше, чем у детей старшего возраста, что частично обусловлено более высоким стоянием диафрагмы. Большая ось сердца лежит почти горизонтально. Форма сердца шарообразная. Левый край его выходит за срединно-ключичную линию, правый — за край грудины. На протяжении первых лет жизни и в подростковом возрасте прбисходит поворот и перемещение сердца внутри грудной клетки, в связи с чем границы его меняются: верхняя постепенно опускается, левая приближается к срединно-ключичной линии, правая — к краю грудины.
Пульс у детей всех возрастов более частый, чем у взрослых. Это объясняется более быстрой сокращаемостью сердечной мышцы в связи с меньшим влиянием блуждающего нерва и более интенсивным обменом веществ. Повышенные потребности тканей растущего организма в крови удовлетворяются относительным увеличением минутного объема сердца. Частота пульса У детей с возрастом постепенно уменьшается. Крик, беспокойство, повышение температуры тела всегда вызывают у детей учащение пульса.
Артериальное давление у детей тем ниже, чем младше ребенок. У новорожденного ребенка систолическое давление составляет в среднем около 70 мм рт. ст., к году оно увеличивается до 90 мм рт. ст. Рост давления в дальнейшем происходит более интенсивно в первые 2—3 года жизни и в пубертатном периоде. Повышение давления с возрастом идет параллельно росту скорости распространения пульсовой волны по сосудам мышечного типа и связано с повышением их тонуса. С возрастом увеличивается удельное периферическое сопротивление за счет:
1) увеличения длины резистивных сосудов и извилистости капилляров:
2) снижения растяжимости стенок резистивных сосудов;
3) усиления тонуса гладких мышц сосудов. Интересно отметить, что сумма частоты пульса и величины систолического артериального давления во все периоды детства равна примерно 200. Высота венозного давления у детей в норме колеблется от 35 до 120 мм вод. ст. (3—8 мм рт. ст.). С возрастом происходит увеличение ударного и минутного объема крови.
Артериальное давление (АД) у детей измеряется тонометром или сфигмоманометром, размер манжеток зависит от возраста ребенка (ширина манжетки должна составлять примерно 2/3 окружности плеча). У детей первого года жизни давление можно рассчитать по формуле: 76 + 2 п, где 76 — максимальное давление у новорожденного; п — число месяцев жизни. У детей старше года ориентировочно максимальное АД определяется по формуле И.М. Воронцова: 90 + 2 п, где п — возраст ребенка в годах. Минимальное АД составляет 1/2—2/3 максимального. Для измерения АД на ногах манжетка накладывается на нижнюю треть бедра, а стетоскоп прикладывается к подколенной ямке. У здоровых детей АД на нижних конечностях на 5—15 мм рт. ст. выше, чем на верхних. Если при измерении АД «коротковские» тоны сохраняются в процессе понижения давления до нуля (феномен «бесконечного тона»), то диастолическое АД в этом случае определяется в момент резкого приглушения тонов Короткова (четвертая фаза). Принято отсчет АД делать по ближайшей четной цифре.
Суммируя все сказанное об анатомо-физиологических особенностях сердечно-сосудистой системы у детей, можно сказать, что относительно большая масса сердца, относительно более широкие отверстия сердца и просветы сосудов являются факторами, облегчающими циркуляцию крови у детей. Для детей раннего возраста характерны малый систолический объем крови и высокая частота сердцебиений, а минутный объем крови на единицу массы тела относительно велик. Относительно большее количество крови и особенности энергетического обмена у детей заставляют сердце выполнять работу, относительно большую, чем работа сердца взрослого человека. Резервные же возможности сердца в раннем возрасте ограничены из-за большей ригидности сердечной мышцы и короткой диастолы, высокой частоты сердечных сокращений. «Преимуществом» детского сердца является отсутствие отрицательного воздействия на сердечную мышцу хронических и острых инфекций, различных интоксикаций.
Основные особенности ЭКГ у детей:
1) чем ребенок младше, тем в большей степени преобладает правый желудочек;
2) чем младше ребенок, тем короче интервалы ЭКГ;
3) из-за больших размеров предсердий наблюдается высокий зубец Р;
4) чем младше ребенок, тем в большем числе грудных отведений имеется отрицательный зубец Т;
5) миграция источника ритма в пределах предсердий;
6) альтернация зубцов желудочкового комплекса;
7) неполная блокада правой ножки пучка Гиса;
8) синусовая и дыхательная аритмии;
9) глубокий зубец Q в III стандартном отведении, грудных отведениях.
СЕМИОТИКА БОЛИ В ОБЛАСТИ СЕРДЦА (КАРДИАЛГИИ). Боли в области сердца у детей являются одной из частых причин обращения к врачу. Врачу важно уточнить их локализацию, время появления, постоянство или спорадичность болезненных явлений, интенсивность, распространение, связь боли с физической или психоэмоциональной нагрузкой и другими факторами. Важно установить вызывающие и облегчающие боль факторы.
Связанные с поражением сердца кардиалгии у детей наблюдаются при аномальном коронарном кровообращении, перикардитах, при резком расширении сердца или магистральных сосудов. При аномальном коронарном отхождении левой коронарной артерии от легочной (синдром Бландта—Уайта—Гарленда) боли сдавливающие, сжимающие, локализующиеся за грудиной, могут иррадиировать в шею, челюсти, плечи.
Боль кардиального генеза всегда ощущается как стенокардическая, однако инфаркт миокарда в юношеском возрасте наблюдается редко. Кардиалгии при поражении миокарда обусловлены нарушением коронарного кровотока в субэндокардиальных отделах сердца или раздражением нервных окончаний вследствие различных причин (воспаление, метаболические сдвиги, ишемия): кардита, кардиомиопатий, гипертрофии миокарда, мио-кардиодистрофии, врожденных пороков сердца и др.
Кардиалгии наблюдаются при поражении крупных сосудов — прежде всего при первичной легочной гипертензии, развитии аневризмы при патологии аорты (синдром Марфана, неспецифический аортоартериит и др.), тромбоэмболии легочной артерии и др. Как причина кардиалгии поражение коронарных сосудов в детском возрасте встречается редко и наблюдается при аномалиях коронарных сосудов, при врожденных пороках сердца (тетрада Фалло, стеноз аорты, ее транспозиция, аномальное отхождение левой коронарной артерии от легочной артерии), при коронаритах на фоне СКВ, неспецифического артериита, узелкового периартериита, ЮРА, ревматизма, при неревматических кардитах, инфекционном эндокардите. Относительный дефицит сосудов (коронарные нарушения при гипертрофии) наблюдается при врожденных пороках сердца, кардиомиопати-ях, других состояниях, сопровождающихся гипертрофией миокарда. Боль при этом характеризуется типичной ангинозной симптоматикой — имеет сжимающий, сдавливающий характер, локализуется за грудиной и иррадиирует в левую сторону плечевого пояса. Боль сохраняется в течение длительного времени.
Посткардиотомический синдром. Тупая боль за грудиной, лихорадка, артралгии появляются через несколько недель после операции, сопровождающейся вскрытием полости сердца, у 30 % оперированных детей. Характерны расширение границ сердца, увеличенная СОЭ, повышение антител к мышце сердца в крови, что рассматривается как гиперергическая реакция организма на повреждение клеток сердечной мышцы.
При перикардите могут быть два вида боли. Плевральная боль, связанная с дыхательными движениями и усугубляемая кашлем и (или) глубоким вдохом, обусловлена плевритным компонентом инфекционного плевроперикардита. Второй тип перикарди-альной боли представляет собой давящую загрудинную боль, имитирующую инфаркт миокарда или стенокардию. Обусловлена боль воспалением чувствительной внутренней париетальной поверхности перикарда или раздражением афферентных нервных волокон сердца, лежащих в периадвентициональном слое поверхностных коронарных артерий. Боль, обусловленная перикардитом, обычно выражается чувством давления. Она возникает при инфекционном или ревматическом перикардите. Интенсивность боли варьирует от незначительной до резкой, боль усиливается при движении, глубоком вдохе. При переходе сухого перикардита в экссудативный болевые ощущения прекращаются, одновременно появляются приглушение тонов сердца, венозный застой, треугольная тень средостения.
Тупые продолжительные боли в области сердца, иногда с ощущением сильного покалывания, а также боли, отдающие в левую руку и плечо, как при грудной жабе, могут быть обусловлены миокардитом или перикардитом вследствие острого расширения сердца. Если боли сочетаются с шумом трения, синхронным с ударами сердца, видимым венозным застоем в венах шеи и гепатомегалией, следует думать о перикардите (характерна рентгенологическая конфигурация сердца).
Колющая боль в области сердца у юношей. Мальчики жалуются на упорную, длящуюся часами тупую боль в области сердца или на боль в зоне верхушки сердца. Боль может иррациировать в плечо, сопровождаться гипервентиляцией, усиленным вдохом (невозможность полностью вдохнуть), ощущением усиленного сердцебиения, чувством страха. Это может быть связано с невропатической гипервентиляцией (синдром Да Косты, синдром Эффорта). ЭКГ при этом нормальная с высокими зубцами Т, наблюдаются значительные колебания АД со склонностью к психогенным гипертоническим кризам. В отличие от истинной стенокардии эта боль всегда появляется в состоянии покоя на фоне ваготонии, у больных, отличающихся чувствительной и лабильной психикой.
Боль при неврозах обычно локализуется в области самого сердца (в области верхушки), бывает колющего, ноющего характера, сопровождается рядом эмоциональных проявлений, двигательным беспокойством.
Резкие боли при вдохе, кашле или других дыхательных движениях обычно указывают на плевру и околосердечную область или средостение в качестве возможного источника боли, хотя на боль в грудной стенке, вероятно, также оказывают влияние дыхательные движения. Подобно этому боль, которая регулярно возникает при быстрой ходьбе и исчезает через несколько минут после остановки, по-прежнему считается типичным признаком стенокардии, хотя подобные явления могут отмечаться у больных с нарушениями и повреждениями скелета.
Причинами кардиалгии могут быть также патологии позвоночника (нарушение осанки, остеохондроз, травма позвоночника и др.), в основе этих болей лежит особенность иннервации сердца, осуществляемой из спинальных симпатических узлов от трех шейных (С5—С8) и 5—6-го грудных сегментов (повреждение этих областей, особенно шейного отдела, является причиной сердечной дисфункции).
ОБМОРОК (СИНКОПЕ) — кратковременная утрата сознания, протекающая с потерей постурального тонуса. Обморок относится к распространенным симптомам, около 30 % здоровых детей сообщают по меньшей мере об одном и более эпизодах потери сознания в течение жизни. Обморок следует отличать от других состояний, протекающих с нарушением сознания: эпилепсии, комы, головокружения вестибулярной природы, нарколепсии, внезапного падения и головокружения невестибулярной природы. Причины обморока можно разделить на связанные с сердечно-сосудистыми заболеваниями, не связанные с сердечно-сосудистыми заболеваниями и неустановленные.
Обмороки, связанные с сердечно-сосудистыми заболеваниями, могут возникать при снижении сердечного выброса или нарушении ритма сердца. К заболеваниям, приводящим к уменьшению сердечного выброса, относятся аортальный стеноз, стеноз легочной артерии, гипертрофическая кардиомиопатия, тетрада Фалло, эмболия легочной артерии, легочная гипертензия, мик-сома предсердия, шаровидный тромб, тампонада сердца, расслаивающая аневризма аорты. Выраженная брадикардия и тахикардия могут уменьшить сердечный выброс до возникновения артериальной гипотензии и обморока, в частности нарушения сердечного ритма по типу пароксизмальной тахикардии и приступов Морганьи—Адамса—Стокса, нарушения внутрипредсер-дной проводимости с удлиненным интервалом Q—Ти склонностью к мерцанию желудочков вследствие врожденных (синдромы Романе—Уорда и Джеруэлла—Ланге-Нилсена с лабиринтной глухотой) и приобретенных (гипокалиемия, гипокальцие-мия, миокардит и др.) причин.
Цереброваскулярные заболевания не относятся к распространенным причинам обморока. К расстройствам, которые могут привести к обмороку, относятся церебральные васкулиты, болезнь Такаясу, синдром окклюзии подключичной артерии, преходящий вертебрально-базилярный ишемический приступ. Для постановки диагноза важной является разница в величинах АД и наполнения пульса на обеих руках больного, а диагноз преходящего ишемического приступа ставится в случаях, когда эпизод обморока сопровождается симптомами вертебрально-базиляр-ной ишемии и нет других причин обморока. Обморочное состояние может развиться" без внешнего повода, при резком движении головы при аномалиях сосудов мозга или тромботических процессах в них, что вызывает ограничение притока крови к мозгу, а также рефлекторные воздействия на каротидные синусы.
Обмороки, не связанные с сердечно-сосудистыми заболеваниями. Наиболее распространенный вид обморока — вазодепрессорный, или вазовагальный. Возникает в ответ на внезапный эмоциональный стресс или в случаях реального, угрожающего или воображаемого повреждения (боль, вид крови, инструментов, вено-пункция, длительное стояние, ожидание боли и др.), при нахождении ребенка в вертикальном положении и реже — в положении сидя. К вазовагальным обморокам склонны дети с вегетативно-сосудистой дистонией, психоэмоциональной лабильностью. Обычно обморок характеризуется наличием в течение нескольких минут продромальных симптомов в виде слабости, бледности, потоотделения, тошноты, похолодания конечностей, сухости во рту, чувства нехватки воздуха, гипервентиляции. Непосредственно перед обмороком появляются внезапная слабость, резкое побледнение, зевота, холодный пот. Вазовагальный обморок обусловлен гемодинамическим механизмом — снижением церебральной перфузии, вызванным артериальной гипотен-зией, которая, в свою очередь, обусловлена снижением общего периферического сопротивления сосудов, последнее не компенсируется повышением сердечного выброса. Снижение периферического сопротивления имеет место в скелетных мышцах и других крупных сосудистых бассейнах — брыжеечном, почечном, мозговом.
Ситуационный обморок возникает в ответ на отправления нормальных физиологических функций организма: при мочеиспускании, дефекации, кашле, глотании.
Кашлевые обмороки возникают у детей в любом возрасте. Раздражение гортани вызывает очень сильные приступы кашля, например при крупе, астме, коклюше. Обморок развивается на высоте кашля, сопровождается резкой бледностью, потерей сознания, мышечной гипотонией. Подобная картина развивается и при очень сильном смехе. У детей старшего возраста эквивалентом кашлевого обморока являются ощущение общей резкой слабости, помрачение сознания и потемнение в глазах. Дети дошкольного возраста указывают на головокружение, «вращение» комнаты, окружающей обстановки. Они могут быть обусловлены длительным эффектом Вальсальвы или стремительным повышением давления спинномозговой жидкости, приводящим к эффекту, подобному внутреннему сотрясению мозга. При кашле происходит падение сердечного выброса и повышение внутричерепного давления, наряду с этим в результате гипокапнии реф-лекторно увеличивается резистентность мозговых сосудов. После окончания приступа самочувствие обычно хорошее, никаких последствий не возникает.
Обморок при глотании обусловлен поражением пищевода или быстрым растяжением желудка. Имеются сообщения о возникновении обморока во время мочеиспускания, он возникает среди ночи, во время или непосредственно после опорожнения, нередко без предшествующих симптомов. Есть сообщения об обмороке во время дефекации, механизм его неизвестен.
Ортостатический коллапс (нарушение ортостатической регуляции) возникает при длительном стоянии или при резком подъеме из положения лежа. Ортостатическая гипотензия наблюдается при целом ряде клинических ситуаций, протекающих с уменьшением объема циркулирующей крови или венозного возврата (длительное пребывание в постели или в положении стоя, дегидратация, кровотечение, недостаточность надпочечников и др.). Ортостатическую гипотензию могут провоцировать различные фармакологические средства (гипотензивные, диуретики, нитраты, вазодилататоры, блокаторы кальциевых каналов, ле-водопа, производные фенотиазинов, транквилизаторы) и заболевания центральной и периферической нервной системы (заболевания спинного мозга, симпатэктомия, синдром Шая-Дрейджера, патология периферической нервной системы).
Повышение чувствительности каротидного синуса может вызвать брадикардию и артериальную гипотензию, которая приводит к обмороку. Брадикардию можно устранить атропином, однако артериальная гипотензия без брадикардии не чувствительна к атропину. Раздражение каротидного синуса возникает при воздействии локальных факторов: закрытой травмы, кровоизлияния под интиму после пункции (артериографии), сдавления увеличенными лимфатическими узлами, а также инфильтраиии или токсического воздействия со стороны окружающих тканей.
Дифференциальная диагностика сосудистых обмороков проводится с истерией. В отличие от ортостатических или вазовагаль-ных обмороков при истерии состояние больного в положении лежа не улучшается, обмороки не сопровождаются ушибами и всегда возникают на людях, а при описании их больной не проявляет тревоги и беспокойства.
Оценка синкопе начинается с клинического определения пароксизма, которое должно включать:
1. Анализ ситуаций и факторов, провоцирующих синкопе (эмоциональный стресс, переход из горизонтального положения в вертикальное, связь с натуживанием, сдавлением каротидного синуса, приемом лекарственных препаратов, физической нагрузкой и др.).
2. Выявление особенностей течения пароксизма (наличие или отсутствие характерных предсинкопальных состояний, характеристика послепристугтного периода, реакция на лечение и др.).
3. Анализ семейного анамнеза (особенное внимание следует обращать на выявление синкопальных состояний и случаев внезапной смерти в семье ребенка).
4. Исследование сердечно-сосудистой системы с применением современных диагностических методов и дифференциально-диагностических алгоритмов. Для выявления каротидной гиперреактивности следует проводить массаж каротидного синуса под контролем ЭКГ и артериального давления. Если исследование в клиноположении дает отрицательный результат, его повторяют в положении больного сидя или стоя. Появление пауз синусового ритма более 2 с и (или) вазопрессорная реакция со снижением артериального давления более чем на 40 мм рт.ст. позволяют констатировать синокаротидное синкопе. Неоспоримое диагностическое значение имеет холтеровское мониторирование ЭКГ для выявления жизнеугрожающих аритмий. В тех случаях, когда нарушения ритма носят эпизодический характер, целесообразно использование регистраторов с обратной связью типа «REVIL», позволяющих пациенту или его родственникам включить прибор во время приступа или после возвращения сознания (в приборах предусмотрена ретроспективная, по отношению к зафиксированному событию, запись ЭКГ). Подобное мониторирование следует применять у всех детей с повторными синкопе.
В случае неясной этиологии обморока наиболее важными являются следующие исследования: общего и неврологического статуса, артериального давления, глазного дна, крови (сахар, остаточный азот, КОС), мочи (белок, ацетон, глюкоза, осадок), ликвора, ЭЭГ, рентгенография, сонография и компьютерная томография черепа.
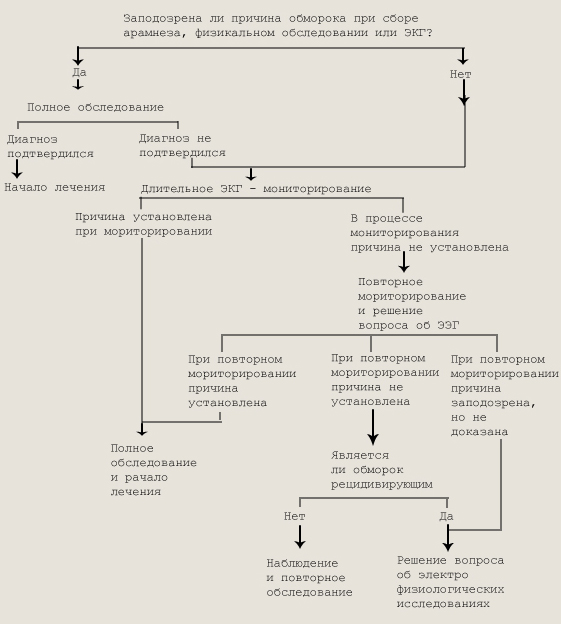
Диагностический поиск при обмороке
СЕМИОТИКА ИЗМЕНЕНИЙ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ. Изменения уровня артериального давления часто встречаются в детской практике: в сторону как его повышения (артериальные гипертензии), так и понижения (артериальные гипо-тензии), особенно в пубертатном возрасте.
Артериальные гипертензии. Повышение артериального давления у детей и подростков встречается в 5—10 % случаев. Принято различать первичную (эссенциальную) и вторичную артериальные гипертензии. Считается, что артериальная гипертензия у детей в большинстве случаев является вторичной. До пубертатного возраста повышение АД наблюдается чаще всего при заболеваниях почек (около 70 %), эндокринной системы (синдром Иценко- Кушинга, гиперальдостеронизм, тиреотоксикоз, феохромоци-тома и др.), сердечно-сосудистой системы (коарктация аорты, стеноз устья аорты, недостаточность клапанов аорты, открытый боталлов проток) и т.д. Критерии артериальной гипертензии приведены в таблице 34. При артериальной гипертензии АД превышает возрастную норму — 95-ю центиль.
 2015-05-05
2015-05-05 4207
4207