Классификация мочекаменной болезни. По локализации в органах мочевой системы различают: камни почечной лоханки и чашечек (нефролитиаз), мочеточников (уретеролитиаз), мочевого пузыря (цистолитиаз), уретры (уретролитиаз), мультифокальный литиаз (различные сочетания указанных локализаций). Камни почек и мочеточников могут быть одно- и двусторонними, одиночными и множественными. В особые группы, ввиду их специфики, выделяют коралловидные и рецидивные камни почек, камни единственной почки, уролитиаз беременных, детей и пожилых людей.
Симптоматика и клиническое течение. Форма, размеры, подвижность камней, их локализация в огромной степени влияют на симптоматику заболевания. Нефролитиаз характеризуется триадой симптомов: болью, гематурией и отхождением камня с мочой. У определенной части пациентов заболевание проявляется лишь одним или двумя симптомами, а иногда длительное время протекает бессимптомно. Латентное течение наблюдается чаще всего при наличии крупных, малоподвижных камней, не препятствующих оттоку мочи.
Боли локализуются преимущественно в поясничной области или в соответствующем фланге живота, они могут быть острыми или тупыми, периодически наступающими или постоянными. Подвижные камни небольших размеров при прохождении по мочеточнику приводят к его обтурации и развитию характерного симптомокомплекса, называющегося почечной коликой (см. главу 15.1).
Клиническая картина почечной колики характеризуется внезапно появляющейся сильнейшей приступообразной болью в одной из сторон поясничной области. Она сразу достигает такой интенсивности, что больные не в состоянии ее терпеть, ведут себя беспокойно, мечутся, непрерывно меняют положение тела, пытаясь найти облегчение (см. главу 15.1).
Гематурия отмечается у 75-90 % больных уролитиазом и по большей части носит микроскопический характер. Поступление крови в мочу, так же как и боль, увеличивается при движениях. При камнях почек и мочеточников имеет место тотальная гематурия, а при конкрементах мочевого пузыря наблюдается терминальная гематурия, сопровождающаяся дизурическими явлениями. Гематурия отсутствует при полной обтурации мочеточника камнем, вследствие чего моча из блокированной почки в мочевой пузырь не поступает.
Отхождение камней с мочой является патогномоничным, то есть достоверным, признаком МКБ. Оно наблюдается у 10-15 % больных уролитиазом. После отхождения камня болевой синдром купируется. Размеры отходящих с мочой конкрементов невелики и колеблются от 0,2 до 1 см в диаметре. У некоторых больных камни выделяются многократно, в течение длительного времени, отчего их называют «камневыделителями».
Диагностика МКБ начинается с оценки жалоб больного и изучения анамнеза заболевания (камнеотхождение, наследственные факторы, предшествующие методы консервативного и оперативного лечения). Бледность и сухость кожных покровов как проявление хронической почечной недостаточности и анемии наблюдаются у больных с тяжелыми формами нефролитиаза. Пальпация и поколачивание по поясничной области может вызывать болезненность (положительный симптом Пастернацкого). При наличии калькулезного гидро- или пионефроза пальпируется увеличенная почка.
Исследование крови начинают с клинического анализа, который вне обострения болезни чаще всего не дает отклонений от нормы. При обострении калькулезного пиелонефрита наблюдается лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ, что указывает на степень активности воспалительного процесса в почках. Умеренный лейкоцитоз может наблюдаться при почечной колике. Анемия и креатининемия характерны для хронической почечной недостаточности. Определение электролитного состава сыворотки крови и кислотно-щелочного состояния показано больным с двусторонними камнями почек, при рецидивном уролитиазе, особенно осложненном хронической почечной недостаточностью. Выявление гиперкальциемии и гиперфосфатемии указывает на необходимость более детальных исследований функции паращитовидных желез (определение уровня паратгормона, кальцитонина).
Изучение мочи после макроскопической ее оценки начинают с общего анализа. В нем находят умеренное количество белка (0,03-0,3 г/л), единичные (чаще гиалиновые) цилиндры, лейкоциты, эритроциты, бактерии. Постоянное присутствие кристаллов солей в моче указывает на склонность к образованию камней и их возможный состав, особенно при характерном рН мочи. Показатели кислотности мочи необходимо определять в цифрах с учетом важности рН в формировании мочевых камней. В случаях, когда у больного общий анализ мочи не дает отклонений от нормы, для выявления скрытой эритроцит- и лейкоцитурии применяют одну из методик точного подсчета форменных элементов крови (метод Нечипоренко и др.). Для оценки концентрационной функции почек используют пробу мочи по Зимницкому. Изучают выведение продуктов азотистого обмена (мочевины, креатинина, мочевой кислоты) и электролитов (натрия, калия, кальция, фосфора, хлора, магния). Эти исследования наиболее ценны для больных с тяжелым течением нефроуретеролитиаза. Обязательно исследование мочи на микрофлору с определением ее чувствительности к антибиотикам, а также определение микробного числа мочи. С целью эффективности проводимой терапии калькулезного пиелонефрита посев мочи необходимо повторять несколько раз по ходу лечения.
Лучевые методы являются основными в постановке окончательного топического диагноза. УЗИ позволяет оценить форму, величину и положение почек, их подвижность, определить локализацию камня и его размеры, степень расширения полостной системы почки и состояние ее паренхимы. На сонограмме камень визуализируется в виде гиперэхогенного образования с четкой акустической тенью дистальнее него (рис. 8.3). Видимыми участками мочеточника на сонограммах являются его прилоханочный и предпузырный отделы. При достаточном их расширении камни этих отделов хорошо визуализируются (рис. 8.4).
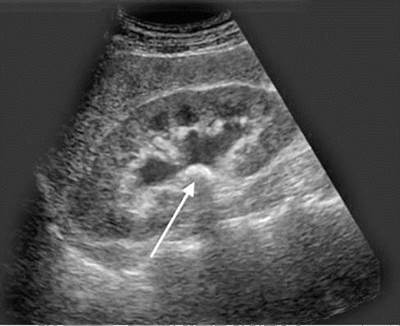
Рис. 8.3. Сонограмма. Камень лоханки почки (стрелка)
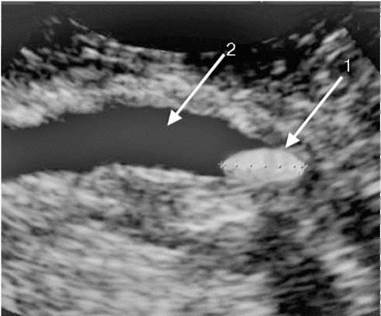
Рис. 8.4. Сонограмма. Камень (1) предпузырного отдела мочеточника, вызвавший его расширение (2)
Преимуществами сонографии являются:
■ возможность использования во время приступа почечной колики;
при непереносимости йодсодержащих рентгеноконтрастных препаратов; при выраженных аллергических реакциях; у беременных;
■ возможность частого использования при контроле за миграцией камня или отхождением его фрагментов после дистанционной литотрипсии;
■ диагностика рентгенонегативных камней.
К недостатку сонографии относится невозможность визуализировать большую часть мочеточника.
Обзорная и экскреторная урография. Большинство мочевых камней рентгеноконтрастные, лишь десятая часть из них не дает изображений на рентгенограммах, то есть являются рентгенонеконтрастными (камни мочевой кислоты и ее солей, цистиновые, ксантиновые, белковые и др.). Обзорный снимок почек и мочевых путей при обследовании больных с МКБ должен всегда предшествовать рентгеноконтрастным методам исследования. На обзорной рентгенограмме определяют разнообразные по форме, количеству и величине тени, располагающиеся в области проекции почек и мочевыводящих путей (рис. 8.5, 8.6).
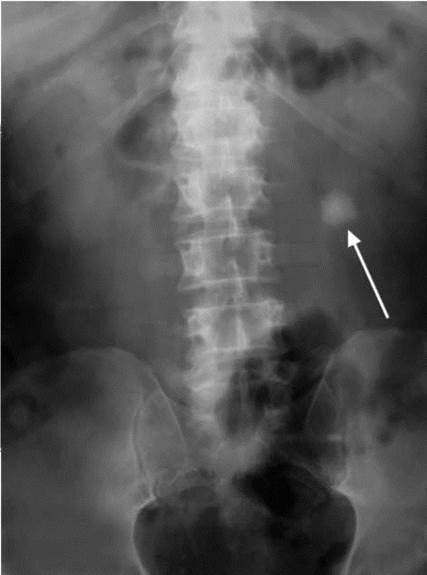
Рис. 8.5. Обзорная рентгенограмма мочевых путей. Камень левой почки (стрелка)
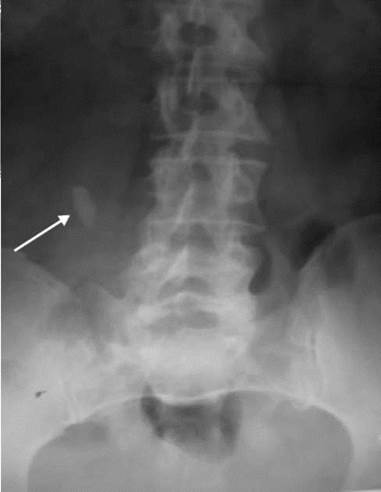
Рис. 8.6. Обзорная рентгенограмма мочевых путей. Камень средней трети правого мочеточника (стрелка)
Трудно различить тени конкрементов, если они проецируются на кости скелета. Иногда с помощью обзорной рентгенограммы по плотности получаемых теней, их поверхности, величине и форме можно судить даже о химическом составе камня. Эти тени необходимо дифференцировать с тенями от камней желчного пузыря, флеболитов, каловых камней, обызвествленных лимфатических и миоматозных узлов, очагов поражения при туберкулезе почек, новообразованиях, эхинококкозе и др. Целесообразно выполнение многоосевых рентгеновских снимков (полубоковых, боковых, в положении больного на животе и др.).
Экскреторная урография позволяет подтвердить или исключить принадлежность тени, выявленной на обзорном снимке, мочевым путям, уточнить локализацию камня, выявить наличие рентгенонегативных конкрементов и получить информацию о раздельном функциональном состоянии почек и мочевых путей (рис. 8.7). Ее целесообразно выполнять в безболевом периоде, так как в момент приступа почечной колики рентгеноконтрастное вещество не поступает в мочевые пути с пораженной стороны. Сам по себе этот факт подтверждает диагноз почечной колики, но не дает полной информации о состоянии чашечно-лоханочной системы и мочеточника. При камне мочеточника рентгеноконтрастное вещество располагается над ним в расширенном мочеточнике, указывая на камень (рис. 8.8). При рентгенонеконтрастных камнях почек или мочеточников на фоне контрастного вещества определяются дефекты наполнения, соответствующие камням. Экскреторная урограмма неинформативна при хронической почечной недостаточности, так как из-за нарушения функции почек выделения рентгеноконтрастного вещества не происходит.
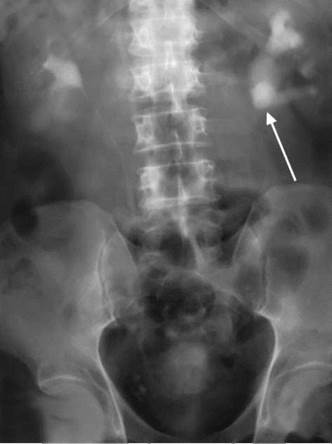
Рис. 8.7. Экскреторная урограмма. Камень лоханки левой почки (стрелка), гидронефроз
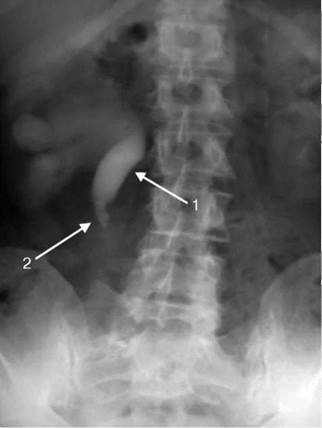
Рис. 8.8. Экскреторная урограмма. Расширение мочеточника и полостной системы правой почки (1) над камнем (2)
Ретроградная уретеропиелография в настоящее время для диагностики МКБ стала применяться реже. Она показана при отсутствии выделения контрастного вещества по данным экскреторной урографии, сомнениях в принадлежности выявленной на обзорном снимке тени мочеточнику (выполняется в двух проекциях) и обнаружении рентгенонегативных камней. Антеградную пиелоуретерографию по тем же показаниям выполняют при наличии нефростомического дренажа.
КТ позволяет уточнить локализацию, особенно рентгенонегативных камней, определить их плотность, изучить анатомо-функциональное состояние почек и мочевых путей, выявить сопутствующие заболевания органов брюшной полости и забрюшинного пространства (рис. 8.9, 8.10). Информативность метода возрастает при использовании таких его модификаций, как спиральная и мультиспиральная КТ с трехмерной реконструкцией изображения и виртуальной эндоскопией. С их помощью можно достоверно установить наличие камней любых размеров, локализации и рентгеноконтрастности (рис. 8.11), в том числе в аномальных почках (рис. 8.12).
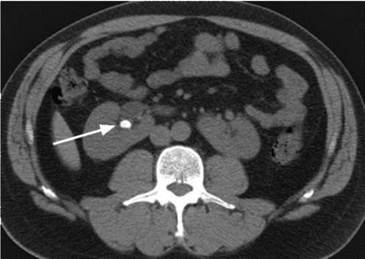
Рис. 8.9. КТ, аксиальная проекция. Камень правой почки (стрелка)
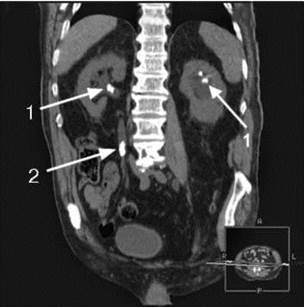
Рис. 8.10. КТ, фронтальная проекция. Двусторонние камни почек (1) и средней трети правого мочеточника (2)
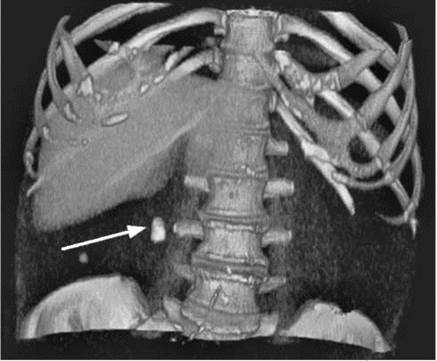
Рис. 8.11. Мультиспиральная КТ с трехмерным построением. Камень правого мочеточника (стрелка)
Одним из преимуществ КТ является возможность выполнения компьютерной денситометрии, позволяющей на дооперационном этапе определить структурную плотность камня и выбрать оптимальный метод лечения. Относительная плотность почки и камня при компьютерной денситометрии измеряется в единицах Хаунсфилда (Hounsfield unit - HU).
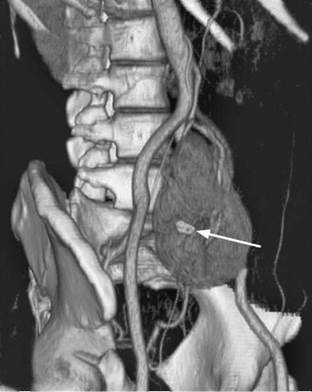
Рис. 8.12. Мультиспиральная КТ с трехмерным построением. Камень подвздошно-дистопированной почки (стрелка)
МРТ позволяет выявить уровень обструкции мочевых путей камнем без использования контрастных веществ, в том числе у пациентов с почечной коликой (рис. 8.13). Она имеет неоспоримые преимущества перед другими методами при обследовании больных с почечной недостаточностью или непереносимостью рентгеноконтрастных препаратов.
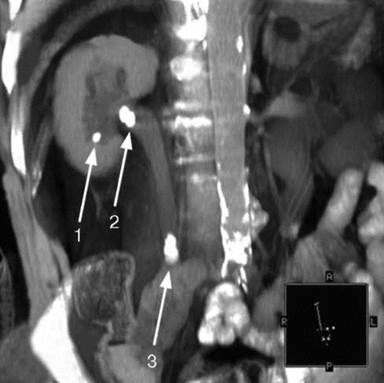
Рис. 8.13. МРТ. Камни нижней чашечки (1), лоханки почки (2) и мочеточника (3) справа
Радионуклидные (радиоизотопная ренография, динамическая и статическая сцинтиграфия) методы исследования позволяют получить представление об анатомо-функциональных особенностях почек, наблюдать за ними в динамике и изучить их раздельную функцию. Практическая ценность этих методов повышается при непереносимости рентгеноконтрастных препаратов.
С помощью эндоскопических методов исследования можно не только установить диагноз, но и при наличии камня перейти к лечебным манипуляциям по его разрушению и удалению. При цистоскопии можно выявить камни мочевого пузыря (рис. 17, см. цв. вклейку) или увидеть появившийся из устья и ущемленный в нем камень мочеточника (рис. 16, см. цв. вклейку). Косвенным признаком конкремента интрамурального отдела мочеточника является приподнятость, отечность, гиперемия и зияние устья мочеточника. В отдельных случаях из него выделяется слизь, мутная моча или моча, окрашенная кровью.
Хромоцистоскопия - наиболее простой, быстрый и достаточно информативный метод определения раздельной функции почек (рис. 14, см. цв. вклейку). Он имеет большое значение в дифференциальной диагностике почечной колики с острыми хирургическими заболеваниями органов брюшной полости. Если тень, подозрительная на конкремент, вызывает сомнения, прибегают к катетеризации мочеточника (рис. 21, см. цв. вклейку). При этом катетер может или остановиться около конкремента, или после ощущения препятствия его удается провести выше. После введения катетера производят рентгеновские снимки соответствующего отдела мочевых путей в двух проекциях. Если на рентгенограммах, подозрительная на конкремент тень и тень катетера совмещаются, это свидетельствует о камне мочеточника. Диагноз несомненен, если катетером подозрительную тень удается продвинуть вверх по мочеточнику.
Уретероскопия (рис. 28, см. цв. вклейку) и нефроскопия (рис. 31, см. цв. вклейку) являются наиболее информативными методами диагностики камней почек и мочеточников.
Дифференциальную диагностику уролитиаза проводят с некоторыми урологическими заболеваниями, такими как нефроптоз, гидронефроз, новообразования и туберкулез почек. Вместе с тем необходимо помнить о том, что возможно и сочетание МКБ с перечисленными заболеваниями.
Особенно важно при наличии болевого синдрома отличать камни почек и мочеточников от острых хирургических заболеваний органов брюшной полости, так как в первом случае лечение, как правило, консервативное, а во втором - требуется экстренное хирургическое вмешательство. Почечную колику чаще всего приходится дифференцировать с острым аппендицитом, холециститом, прободной язвой желудка и двенадцатиперстной кишки, острой кишечной непроходимостью, ущемленной грыжей, острыми гинекологическими заболеваниями (см. главу 15.1).
Коралловидный нефролитиаз - это наиболее тяжелая форма МКБ, сопровождающаяся образованием крупных камней, заполняющих чашечно-лоханочную систему почек в виде слепка (рис. 8.14).
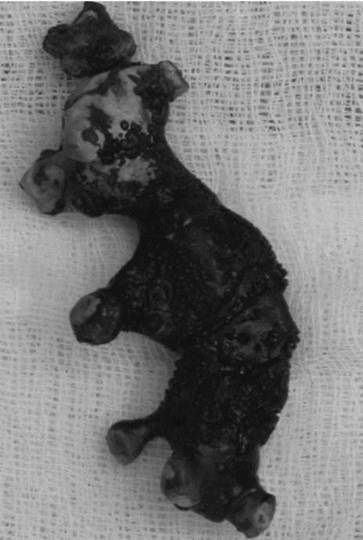
Рис. 8.14. Коралловидный камень почк и
Такой камень с многочисленными отростками в чашечках напоминает коралл, отчего и получил свое название. В структуре МКБ коралловидный нефролитиаз составляет 5-20 %. Данная форма может носить одно- и двусторонний характер. Заболевание имеет длительное хроническое течение, сопровождающееся обострениями хронического пиелонефрита и нарастающими явлениями хронической почечной недостаточности. Коралловидный нефролитиаз легко диагностируется при помощи современных методов исследования, таких как УЗИ (рис. 8.15), обзорная (рис. 8.16) и экскреторная урограмма, КТ (рис. 8.17) и МРТ.
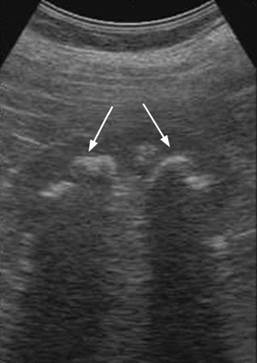
Рис. 8.15. Сонограмма. Коралловидный камень почки
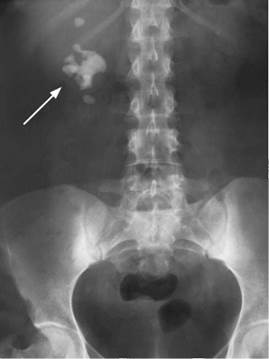
Рис. 8.16. Обзорная рентгенограмма мочевых путей. Коралловидный камень правой почки (стрелка)
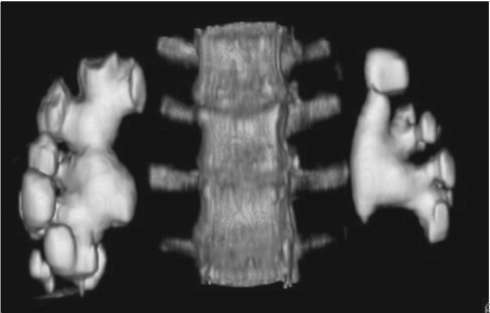
Рис. 8.17. Мультиспиральная КТ с трехмерным построением. Двусторонние коралловидные камни почек
Обязательным методом исследования является определение состояния паращитовидных желез. Для этого исследуют паратгормон крови и сонографию околощитовидных желез. Камни часто и быстро рецидивируют, особенно если их причиной является гиперпаратиреоз.
Осложнения МКБ наблюдаются часто. Прежде всего, это присоединение вторичной инфекции, что проявляется калькулезным пиелонефритом, папиллярным некрозом, пионефрозом и паранефритом. При расположении камня в нижних мочевых путях развиваются цистит, уретрит, орхоэпидидимит. При обострении пиелонефрита у больных отмечается подъем температуры тела с ознобом, определяется большое количество лейкоцитов в анализе мочи. Вместе с тем необходимо помнить, что лейкоцитурия может быть ведущим симптомом многих других заболеваний мочевых и половых органов: простатита, уретрита, цистита, туберкулеза мочевой системы и др. В клинической практике встречаются и сочетания МКБ с перечисленными заболеваниями, что еще больше затрудняет диагностику.
Наиболее частым осложнением уретеролитиаза является гидронефротическая трансформация, которая при двустороннем процессе приводит к хронической почечной недостаточности. Последняя также наблюдается при больших двусторонних камнях почек (нередко коралловидных) и при камнях единственной почки. Реже встречается нефрогенная гипертензия, обусловленная хроническим пиелонефритом с рубцовым перерождением паренхимы почек.
Грозным осложнением МКБ является экскреторная анурия. Она возникает при обтурации камнями обоих мочеточников или мочеточника единственной почки и требует экстренного вмешательства для восстановления проходимости мочевых путей.
Лечение МКБ комплексное и направлено на устранение боли, восстановление нарушенного оттока мочи, разрушение и/или удаление камня, коррекцию уродинамических нарушений, предупреждение воспалительных осложнений, профилактические и метафилактические мероприятия. Учитывая многообразие клинических форм МКБ, для каждого больного план лечения составляется индивидуально.
Консервативное лечение включает купирование приступа почечной колики (см. главу 15.1.), камнеизгоняющую (литокинетическую) терапию и литолиз (растворение камней).
Камнеизгоняющая терапия. Спонтанное отхождение камней может произойти в80 % случаях, если размер камня не более 4 мм в диаметре. При больших размерах вероятность самостоятельного отхождения конкремента уменьшается. Вероятность отхождения мочеточниковых камней в зависимости от локализации для верхней трети мочеточника составляет 25 %, средней - 45 %, при камнях нижней трети мочеточника - 70 %. В комплекс лечебных мероприятий, направленных на изгнание камня, входят: активный режим, лечебная физкультура (ходьба, бег, прыжки), увеличение диуреза (мочегонные препараты, обильное питье или внутривенное введение жидкости), анальгезирующие, спазмолитические препараты, альфа-адреноблокаторы (тамсулозин, альфузозин, доксазазин), растительные уросептики, антибактериальная терапия, физиотерапия (амплипульс, ультразвуковая стимуляция, локальная вибротерапия и др.).
Литолиз (растворение камней) может быть нисходящим и восходящим. Нисходящий литолиз эффективен при уратных камнях и основывается на назначении препаратов, способствующих их растворению (блемарен, уралит-У, магурлит). Восходящий литолиз проводится путем введения препаратов по мочеточниковому катетеру или почечному дренажу.
Динамическое наблюдение и камнеизгоняющая терапия показаны при размерах камня не более 5 мм без нарушения уродинамики при купированном болевом синдроме. Во всех остальных случаях камень подлежит разрушению и/или удалению. С этой целью в настоящее время используются дистанционная литотрипсия, контактная уретеролиторипсия и уретеролитоэкстракция, перкутанная нефроуретеролитотрипсия, лапароскопические и крайне редко открытые операции.
Дистанционная ударно-волновая литотрипсия - метод, заключающийся в разрушении камня сфокусированной и направленной на него через мягкие ткани тела человека ударной волной, генерируемой специальным аппаратом - дистанционным литотриптером. Современные дистанционные литотриптеры состоят из генератора ударных волн, системы их фокусировки и наведения на камень. Ударная волна создается генератором, образующим фронт высокого давления, который фокусируется на камне и, быстро перемещаясь в водной среде, воздействует на него своей разрушающей энергией. Давление в зоне фокуса достигает 160 кПа (1600 бар), что и приводит к дезинтеграции камня. В современных моделях дистанционных литотриптеров используются следующие способы генерации ударных волн: электрогидравлический, электромагнитный, пьезоэлектриче ский, лазерное излучение (рис. 8.18).

Рис. 8.18. Дистанционные ударно-волновые литотриптеры: а - фирмы МИТ (Россия); б - Dornier Lithotriptor S (Германия)
Локация камня и фокусировка на нем ударной волны осуществляются с помощью рентгеновского и/или ультразвукового наведения.
Дистанционная ударно-волновая литотрипсия показана и наиболее эффективна при камнях лоханки почки размерами до 2,0 см и камнях мочеточника до 1,0 см. Определенное значение имеет также плотность конкремента. В ряде случаев возможно дробление более крупных камней, но с обязательным предварительным дренированием почки стентом (рис. 8.19).
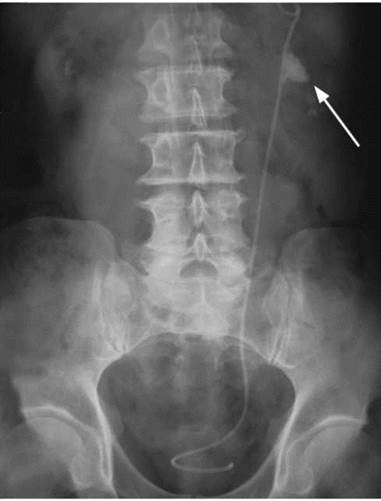
Рис. 8.19. Обзорная рентгенограмма мочевых путей. Перед сеансом дистанционной литотрипсии по поводу камня лоханки левой почки (стрелка) установлен стент
Противопоказания к дистанционной литотрипсии подразделяют на технические, общесоматические и урологические. К первым относят массу тела больного более 130 кг, рост более 2 м и деформацию опорно-двигательного аппарата, которая не позволяет произвести укладку пациента и выведение камня в фокус ударной волны. Общесоматическими являются беременность, нарушения свертывающей системы крови, грубые нарушения ритма сердечной деятельности. Урологическими противопоказаниями считаются острый воспалительный процесс в мочеполовой системе, значительное снижение функции почки и обструкция мочевых путей ниже камня. Вследствие постоянного совершенствования аппаратов для дезинтеграции камней, эффективность ее с каждым годом повышается, и на сегодняшний день составляет 90-98 %.
С целью предотвращения осложнений дистанционной литотрипсии, связанных с окклюзией мочеточника (острый пиелонефрит, каменная дорожка, некупирующаяся почечная колика), применяется длительное дренирование мочевых путей мочеточниковым стентом (рис. 22, см. цв. вклейку).
Эндоскопическая контактная литотрипсия осуществляется путем подведения к камню под контролем зрения источника энергии и разрушения его в результате прямого (контактного) воздействия. В зависимости от вида генерируемой энергии контактные литотриптеры могут быть пневматическими, электрогидравлическими, ультразвуковыми, лазерными и электрокинетическими. Различают контактную уретеролитотрипсию и нефролитотрипсию.
При камнях мочеточника предварительно выполняют ретроградную или антеградную уретероскопию. Камни менее 0,5 см могут быть сразу удалены под контролем зрения (уретеролитоэкстракция). С этой целью используют различные, специально сконструированные экстракторы. Среди них наибольшую распространенность приобрели петля (корзинка) Дормиа и металлические захваты для камней (рис. 8.20).
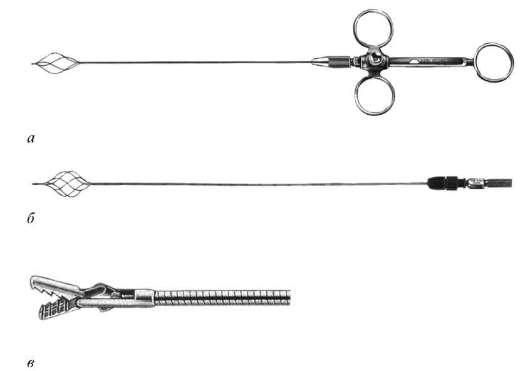
Рис. 8.20. Экстракторы камней: четырехбраншевая (а) и шестибраншевая (б) петля Дормиа, захват для камней (в)
Контактная уретеролитотрипсия выполняется при камнях большего размера, после чего фрагменты их могут быть также удалены. Ретроградная уретероскопия, уретеролитотрипсия и уретеролитоэкстракция (рис. 8.21) наиболее эффективны при конкрементах нижней трети мочеточника (рис. 8.22).
Чрескожная контактная нефро- и уретеролитотрипсия заключается в пункции чашечно-лоханочной системы почки через кожу поясничной области. После чего созданный канал расширяется до соответствующего размера и по нему в полостную систему устанавливается эндоскоп. Под контролем зрения осуществляется контактное дробление камня с удалением его фрагментов (рис. 8.23; рис. 33, см. цв. вклейку). Данным методом в один или два сеанса могут быть разрушены камни любых размеров, в том числе коралловидные (рис. 8.24).
В настоящее время ввиду высокой эффективности вышеуказанных методов лечения лапароскопические и, особенно, открытые органосохраняющие операции при камнях почек и мочеточников (нефро-, пиело-, уретеролитотомия) применяются крайне редко. Нефрэктомия выполняется при рубцовом перерождении почки с отсутствием ее функции или калькулезном пионефрозе.
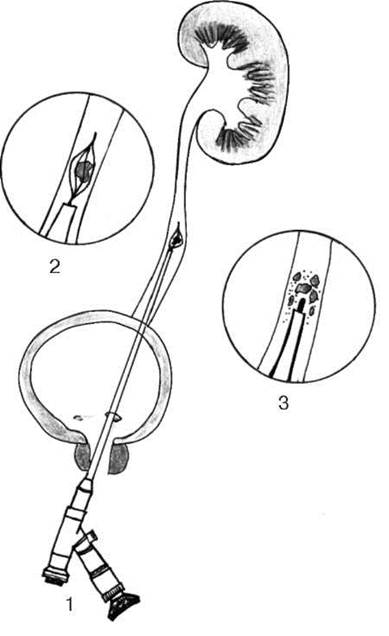
Рис. 8.21. Ретроградная уретероскопия (1) с уретеролитоэкстракцией петлей Дормиа (2), уретеролитотрипсией (3)
Метафилактика является важной частью комплексного лечения больных уролитиазом. В раннем послеоперационном периоде она направлена на отхождение фрагментов камня, ликвидацию воспалительного процесса в мочевыводящих путях, нормализацию уродинамики и восстановление функции почки. В перечисленных мероприятиях нуждаются пациенты как с низким, так и с высоким риском рецидива МКБ. Последующая долгосрочная метафилактика необходима для предотвращения рецидива уролитиаза и включает в себя выявление специфических метаболических нарушений, их медикаментозную коррекцию, динамический мониторинг показателей обмена веществ в крови и моче.
Профилактика рецидивов камнеобразования заключается в потреблении до 2,5-3 л жидкости в день с поддержанием суточного диуреза более 2 л, сбалансированной диете с ограничением поваренной соли до 4-5 г/день и животного белка до 0,8-1,0 г/кг/день. Нормализация общих факторов риска включает: ограничение стрессов, достаточную физическую активность, сбалансированную потерю жидкости. Больным с высоким риском повторного камнеобразования наряду с общей метафилактикой показано проведение специфических мероприятий профилактики рецидива МКБ, которые зависят от минерального состава камня. При гиперпаратиреозе выполняют паратиреоидэктомию.
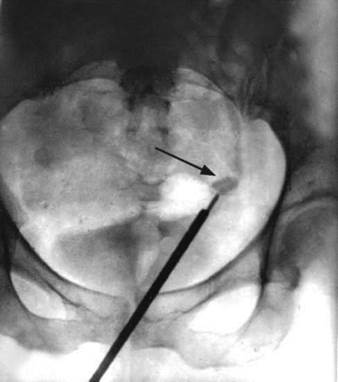
Рис. 8.22. Обзорная рентгенограмма мочевых путей при уретероскопии с контактным дроблением камня (стрелка) мочеточника
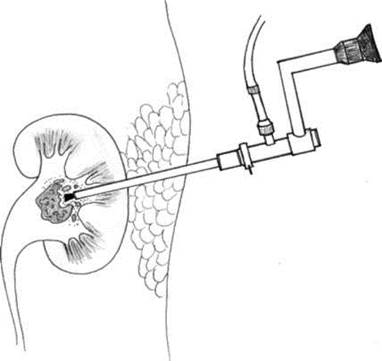
Рис. 8.23. Нефроскопия и нефролитотрипсия
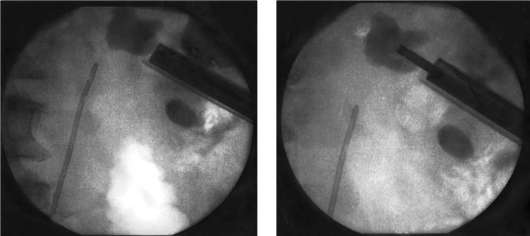
Рис. 8.24. Обзорная рентгенограмма почки при чрескожной контактной ультразвуковой нефролитотрипсии
В зависимости от состава мочевых камней и кристаллурии назначается соответствующая диета и препараты, корригирующие pH мочи.
Мочекислый уролитиаз (уратурия). Больным с уратной кристаллурией необходимо исключить из рациона продукты, богатые пуриновыми основаниями и нуклепротеидами (печень, почки, мозги, рыбная икра). При гиперурикемии ограничивают потребление алкоголя, рекомендуют прием продуктов, содержащих большое количество клетчатки и цитрусов. Из напитков рекомендуются гидрокарбонатные минеральные воды, разбавленный яблочный сок. Ограничиваются кофе в зернах (до двух чашек в день), черный чай (до двух чашек в день). Уровень концентрации водородных ионов в моче необходимо поддерживать в пределах рН 6-6,5 за счет молочно-растительной диеты и введения в организм щелочей. Больному назначают 0,5 ммоль щелочи на 1 кг веса в виде NaHCO3 или смеси цитрата калия и лимонной кислоты (5-6 доз в сутки). Цитратные смеси медленнее всасываются в кишечнике и, соответственно, дольше выводятся с мочой. Назначают препараты уролит-У, магурлит, блемарен, которые содержат гранулы щелочи, индикатор рН и шкалу сравнения с определением pH мочи. Наличие гиперурикемии у больного с уратной кристаллурией является показанием для применения аллопуринола, который блокирует переход гипоксантина в ксантин и в мочевую кислоту. Лечение начинают с 200-300 мг/сут, доза может быть повышена до 600 мг/сут.
Оксалатный уролитиаз (оксалурия). Ограничивают употребление продуктов, содержащих щавелевую кислоту и кальций (шпинат, салат, ревень, щавель, томаты, лук, морковь, свеклу, сельдерей, петрушку, спаржу, кофе, какао, крепкий чай, цикорий, молоко, творог, землянику, крыжовник, красную смородину, сливу, клюкву и др.). В пищевой рацион вводят мясо, отварную рыбу, ржаной и пшеничный хлеб, вареный картофель, груши, яблоки, дыни, кизил, айву, персики, абрикосы, фруктово-ягодные соки, цветную и белокочанную капусту, репу, огурцы. Лечение оксалурии основано на ограничении введения в организм экзогенного оксалата, коррекции дисметаболических нарушений и восстановлении кристаллоингибирующей активности мочи. Назначают препараты кальция, витамин D, аскорбиновую кислоту, альфа-токоферол, никотинамид, унитиол и ретинол. При гиперсекреторной функции желудка ретинол применяют одновременно с окисью магния по 0,5 г трижды в сутки.
Фосфатный уролитиаз (фосфатурия). Диета предусматривает употребление мясной пищи, так как ее прием сопровождается наиболее интенсивным окислением мочи. Больным рекомендуют увеличить употребление мяса, птицы, рыбы, различных мучных, крупяных и макаронных изделий, сливочного масла, сахара и сладостей, отвара пшеничных огрубей, хлебного кваса, меда. В пищу добавляют лимонную кислоту, которая связывает кальций. Полезны сок квашеной капусты, кислые и соленые фрукты и овощи, березовый сок. Ограничивают употребление сметаны и яиц, овощей (тыква, брюссельская капуста, горох), фруктов и ягод (алыча, яблоки, брусника, чернослив, смородина). Запрещается употребление молочных продуктов (кроме сметаны, которую можно есть в небольших количествах), копченостей, консервов, пряностей (перец, хрен, горчица), чая и кофе.
Лечение заключается в подкислении мочи. С этой целью назначают метионин, по 500 мг 3 раза в день. Для уменьшения всасывания фосфатов в кишечнике и их выведения применяют гидрооксид алюминия, по 2-3 г 3 раза в день.
Санаторно-курортное лечение показано при неосложненном уролитиазе с наличием или без наличия камня в период ремиссии заболевания. Наиболее известными курортами являются: Кисловодск (Нарзан), Железноводск (Славяновская, Смирновская), Ессентуки (№ 4, Новая), Пятигорск и Трускавец (Нафтуся). Прием минеральных вод с лечебно-профилактической целью возможен в дозах не более 0,5 л в сутки под строгим лабораторным контролем показателей обмена камнеобразующих веществ.
 2015-06-10
2015-06-10 2749
2749
