Ю. М. Бомаш
Хирургическое лечение заболеваний органов брюшной полости стало возможным лишь после открытия наркоза, антисептики и асептики. Попытки производить операции на органах брюшной полости до этого периода были безуспешны и, как правило, осложнялись смертельным перитонитом. Развитию брюшной хирургии после открытия антисептики и асептики медицина обязана таким выдающимся врачам, как французский хирург Пеан, австрийский хирург Бильрот, немецкие хирурги Бельфлер, Лангенбух, Черни, Кер, отечественные хирурги С. И. Спасокукоцкий, И. И. Греков, С. П. Федоров, С. С. Юдин, П. А. Герцен, Е. Л. Березов и др. Кроме наркоза, асептики и антисептики, в развитии брюшной хирургии большую роль сыграло изучение анатомо-физиологических и биологических свойств брюшины французским физиологом Биша (1801), немецким ученым Вегнером (1879) и Нецелем (1909), советским ученым М. А. Бароном (1936).
Поверхность брюшины составляет 20 тыс. см2. Особенностью брюшины является однородность ее макро- и микроструктуры, огромное количество содержащихся в ней кровеносных и лимфатических капилляров и обильная чувствительная иннервация, делающая брюшину большим рецепторным полем. В брюшной полости имеются постоянные токи серозной жидкости от транссудирующих (брюшина тонких кишок) к всасывающим участкам (толстые кишки). Особенно сильно всасывается серозная жидкость в верхних отделах (диафрагма), где в мезотели-альном покрове имеются люки-стоматы. Перистальтика кишечника обусловливает постоянное передвижение и перемешивание жидкости и распределение ее по всей брюшной полости. Равномерность и непрерывность капиллярной сети создают возможность свободного и неограниченного распространения патологических процессов по брюшине, а большое количество щелей, карманов между органами — возможность застоя патологического экссудата.
Брюшина обладает могучей пластической способностью: даже незначительное раздражение механическими, химическими или иными агентами вызывает в ней воспалительную реакцию, выражающуюся в выделении фибринозного экссудата, который склеивает соприкасающиеся серозные поверхности и обусловливает последующую быструю организацию места склейки и превращение ее в соединительнотканную спайку. Французский хирург Ламбер в 1826 г. предложил для соединения кишечных петель, закрытия кишечных ран и пр. приводить в постоянное соприкосновение их брюшинные (серозные) поверхности путем сшивания; это ведет к спаянию, в результате чего получается герметическое соединение, не пропускающее ни жидкости, ни микробов. Под защитой спаявшейся брюшины происходит сращение и других слоев стенки кишки — мышечной и слизистой.
Другое биологическое свойство брюшины заключается в ее антибактериальной активности, позволяющей обезвреживать микроорганизмы. Вследствие этого
попадание в брюшину ограниченного количества микробов, неизбежное в ходе любой операции, может не принести вреда. Но если в полость брюшины проникает одномоментно большое количество вирулентных микробов или если они поступают небольшими количествами, но длительно, то защитные свойства брюшины могут быть исчерпаны и развивается перитонит. Способствующими моментами могут служить влияние на целость брюшины химических воздействий (йод), травмирующих оперативных манипуляций, охлаждение, высыхание, излившаяся кровь, желчь, моча и пр.
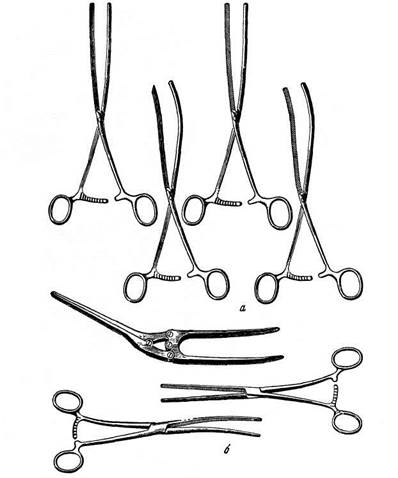
На указанных свойствах брюшины построена техника операций органов брюшной полости. Хирург, прежде всего, должен принимать все зависящие от него меры для предупреждения поступления инфекции в брюшную полость, строжайше соблюдать правила асептики: обкладывать края брюшной раны полотенцами для защиты выводимых органов от соприкосновения с кожей; оперировать по возможности на выведенных из брюшной полости органах; перед вскрытием кишечных петель или желудка тщательно изолировать их марлевыми салфетками; пользоваться желудочными и кишечными жомами (рис. 21.1); после инфицированных этапов операции менять перчатки, обкладывающие полотенца, марлевые салфетки и инструменты. Первостепенное значение имеет тщательный гемостаз и бережное отношение к тканям.
21.1. Хирургические доступы к органам брюшной полости
Для выполнения операции на каком-либо органе брюшной полости производят чревосечение, или лапаротомию (laparothomia)1. Разрезы для доступа к органам живота должны удовлетворять следующим требованиям: 1) место вскрытия брюшной полости должно соответствовать проекции органа на кожу брюшной стенки и представлять наиболее краткий путь к нему; 2) величина разреза должна давать возможность свободного оперирования: чем глубже расположен орган или вообще объект оперативного приема, тем больше должен быть разрез и угол оперативного действия (А. Ю. Созон-Ярошевич); 3) разрез должен обеспечивать получение прочного операционного рубца, не повреждать ветви межреберных нервов к мышцам живота. Разрезы передней брюшной стенки могут быть продольные, косые, угловые, поперечные и комбинированные (рис. 21.2). К продольным разрезам относятся срединные, парамедианный, трансректальный и параректальный.
По Созон-Ярошевичу, наиболее благоприятные условия для оперирования в глубине раны создает вертикальная ось операционного действия, когда объект (орган), на котором производится операция, расположен на отвесной линии от середины разреза и доступен осмотру и выполнению оперативного приема. Неблагоприятные условия для операции создаются, когда ось эта наклонена и образует острый угол с плоскостью расположения разреза, а также, если объект операции недоступен полностью осмотру из разреза, если разрез по длине меньше органа и представляет «окно».
Срединный, или медианный, разрез проводят по срединной линии живота выше или ниже пупка (верхнее или нижнее срединное чревосечение).
Срединный разрез дает доступ почти ко всем органам брюшной полости и поэтому выгоден при неотложных операциях по поводу острых хирургических заболеваний живота и проникающих ранений. Верхний срединный разрез служит для
 1 От греческого слова «lapare» — чрево (живот) и «tome» — разрез.
1 От греческого слова «lapare» — чрево (живот) и «tome» — разрез.
 |
 |
Рис. 21.1. Инструменты для операций на органах брюшной полости:
а — эластические кишечные жомы; б — жесткие (раздавливающие) кишечные жомы; в — ранорасширитель
доступа к органам верхнего этажа брюшной полости, нижний — к органам нижнего этажа и малого таза. Иногда делают разрезы на середине протяжения — выше и ниже пупка.
Срединный разрез проходит через белую линию мышечно-апоневротического слоя и поэтому не повреждает мышц, сосудов и нервов; однако срастание разреза белой линии происходит медленнее; в пожилом возрасте, у истощенных (кахек-
 |
а
б
в
Г Л
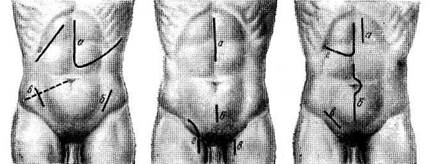
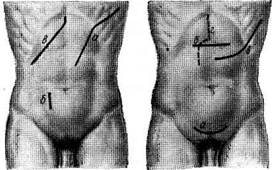
Рис. 21.2. Линии разрезов для оперативного доступа к органам брюшной полости и при грыжах:
А: а — угловой разрез в области левого подреберья для доступа к селезенке; б — косой разрез в левой подвздошной области для доступа к сигмовидной кишке; в — косой разрез в правой подвздошной области для доступа к слепой кишке и червеобразному отростку (по Мак Бурнею); г — косой разрез в области правого подреберья для доступа к желчному пузырю и печени (по Кохеру). Б: а — верхний срединный разрез для доступа к органам верхнего этажа брюшной полости (желудок и др.); б — срединный разрез в надлобковой области для доступа к мочевому пузырю (высокое сечение); в — разрез для операции при бедренной грыже (бедренный доступ); в — комбинированный (пахо-во-бедренный) разрез для операции при бедренной грыже. В: а — левый трансректальный разрез для доступа к желудку с целью наложения желудочного свиша; 6 — нижний срединный разрез для доступа к органам нижнего этажа брюшной полости и малого таза; в — разрез для операции при паховой грыже; г — угловой разрез в области правого подреберья для доступа к печени и желчному пузырю (по Рио-Бранко). Г: а — разрез при тораколапаротомии для доступа к кардиальному отделу желудка и нижнему отделу пищевода; б — параректальный разрез для доступа к червеобразному отростку (по Леннандеру); в — разрез для доступа к печени и желчному пузырю (по Федорову). Д: а — разрез по Пфаненштилю; б — поперечный разрез для доступа к желудку; в — косой разрез по Черни—Керу для доступа к селезенке; г — разрез по Керу для доступа к желчному пузырю
тичных) больных рубец может быть неполноценным и приводит иногда к расхождению краев раны, образованию послеоперационной грыжи.
Парамедианный разрез, применяемый вместо верхнего срединного, проводят по внутреннему краю левой прямой мышцы; рассекают переднюю стенку влагалища, край мышцы оттягивают кнаружи, рассекают заднюю стенку влагалища и брюшину. Поскольку разрезы передней и задней стенок влагалища сшиваются отдельно и разделены прямой мышцей, рубец получается более прочный, чем при срединном разрезе.
Трансректальный разрез проводят над серединой прямой мышцы; он проходит через передний и задний листки ее влагалища, причем прямую мышцу расслаивают продольно. Разрез применяют для доступа к желудку при гастростомии или для наложения калового свища на поперечноободочную кишку.
Параректальный разрез по Леннандеру (см. рис. 21.2, Г, б) проводят параллельно латеральному краю нижнего сегмента правой прямой мышцы живота. Переднюю стенку влагалища прямой мышцы живота рассекают, край мышцы оттягивают кнутри и рассекают заднюю стенку влагалища и париетальную брюшину. Параректальный разрез применяют при аппендэктомии; его недостаток заключается в том, что при нем могут быть повреждены расположенные на задней стенке влагалища ветви межреберных нервов к прямой мышце.
Косые разрезы брюшной стенки применяют для вскрытия брюшной полости в области подреберий или подвздошной области; их используют для доступов к желчному пузырю, селезенке, червеобразному отростку, сигмовидной кишке. К косым разрезам принадлежат переменные разрезы в подвздошной области: слои широких мышц не рассекают, а раздвигают по ходу их волокон (см. рис. 21.39). Благодаря несовпадению линий раздвигания брюшная стенка сохраняет после операции свою крепость; этому способствует еще то обстоятельство, что косые разрезы здесь не повреждают нервов (см. рис. 19.5, Б). Недостатком переменных разрезов является то, что они дают ограниченный доступ.
Поперечные разрезы выше уровня пупка (рис. 21.2, Д, б) дают доступ к органам верхнего отдела живота (желудок и др.); при этом влагалища прямых мышц вскрывают, самые мышцы оттягивают в стороны и рассекают заднюю стенку влагалища и брюшину. Прямые мышцы можно не оттягивать, а также пересечь в поперечном направлении; на последующей их функции это не отражается (Г. А. Валяшко). Поперечный разрез ниже уровня пупка по Пфаненштилю для доступа к органам малого таза (матка, придатки) при гинекологических операциях ведут по кожной складке живота соответственно верхней фанице роста волос от одного наружного края прямой мышцы до другого. Поперечно разрезают только кожу; по средней линии рассекают продольно апоневроз белой линии; обнажившиеся внутренние края прямой мышцы оттягивают в стороны, а затем делают продольный разрез брюшины.
Угловой разрез (см. рис. 21.2, А, а и В, г) дает широкий доступ к органам правого и левого подреберий.
Комбинированный разрез представляет сочетание лапаротомии и торакотомии (см. рис. 21.2, Г, а и Д, в), дает доступ к брюшной и нижнему отделу грудной полости, применяется для операций на кардиальном отделе желудка и нижнем отделе пищевода.
21.2. Техника чревосечения
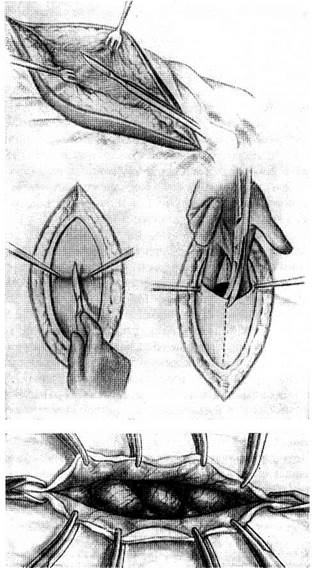
Верхнее срединное чревосечение. Разрез кожи и подкожного жирового слоя по срединной линии начинают вверху, несколько отступя от мечевидного отростка, и заканчивают внизу, не доходя до пупка. Кровотечение из мелких сосудов останавливают прижатием или наложением лигатур.
На протяжении кожного разреза рассекают апоневроз белой линии живота (рис. 21.3). Рану обкладывают большими марлевыми салфетками или полотенцами. Двумя анатомическими пинцетами на середине протяжения раны приподнимают складку брюшины с предбрюшинной клетчаткой и надсекают ее; края разреза брюшины тотчас соединяют зажимами Микулича с обкладывающими полотенцами; рассекают брюшину по всей длине раны, приподняв ее введенными в полость живота пальцами.
После рассечения брюшины рану растягивают пластинчатыми крючками-зеркалами или автоматическими ранорасширителями. Затем приступают к осмотру и к производству основного этапа оперативного вмешательства.
 |
| а |
| в |
| б |
| г |
Рис. 21.3. Техника срединного верхнего чревосечения:
а — рассечение апоневроза белой линии; 6 — рассечение брюшины (первый момент); в — рассечение брюшины между пальцами (второй момент); г — фиксация краев разреза брюшины к обкладывающим салфеткам с помощью зажимов Микулича
По окончании операции брюшную полость следует тщательно осушить тупфе-рами от крови и выпота и проверить, не оставлены ли в ней случайно салфетки, шарики, инструменты.
Закрытие операционного разреза брюшной стенки производят послойно: сначала зашивают брюшину, затем мышечно-апоневротический слой и, наконец, кожу.
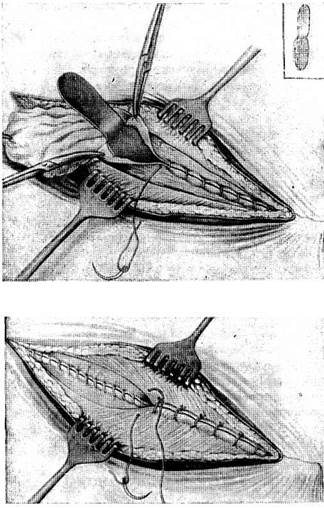
Зашивание брюшины вместе с предбрюшинной клетчаткой и поперечной фасцией производят непрерывным кетгутовым швом (рис. 21.4, а). Шов начинают
 |
| а |
| б |
Рис. 21.4. Техника послойного зашивания брюшной полости после срединного верхнего чревосечения:
а — непрерывный кетгутовый шов на брюшину; в правом верхнем углу — лопаточка Ревердена; б — узловые шелковые швы на апоневроз белой линии
с нижнего угла раны; брюшные внутренности защищают от возможных проколов иглой особой лопаточкой (Ревердена) либо салфеткой, которую перед полным закрытием раны удаляют. Если имеется большое натяжение краев сшиваемой брюшины, следует предварительно несколькими крепкими шелковыми швами сблизить края апоневроза. Апоневроз белой линии сшивают узловыми шелковыми швами (рис. 21.4, 6).
В тех случаях, когда наложить этажный шов невозможно, брюшину сшивают вместе с апоневрозом узловыми швами или даже закрывают брюшную рану сквозными швами через все слои. Это бывает показано при резком раковом или ином истощении, когда швы брюшной стенки прорезаются, или при повторном зашивании после происшедшего расхождения швов и выпадения внутренностей (эвентрация). Снятие кожных швов в обычных случаях производят через 7—8 дней после операции. У истощенных больных снятие швов должно быть отсрочено до 12-го дня.
При необходимости удлинить разрез его продолжают вниз, огибая пупок слева, избегая этим пересечения lig. teres hepatis.
Нижнее срединное чревосечение отличается некоторыми деталями. После рассечения белой линии живота в операционной ране видны внутренние края обеих прямых мышц, которые необходимо тщательно выявить и сместить в стороны. Рассечение глубоких слоев (поперечная фасция, предбрюшинный жир, брюшина) в нижнем отделе раны должно быть произведено с осторожностью во избежание ранения мочевого пузыря.
При доступе к органам нижнего этажа брюшной полости нижний срединный разрез, как правило, продолжают выше пупка, обойдя его слева.
21.3. Прокол (пункция) живота
Целью операции является эвакуация асцитической жидкости при водянке брюшной полости. Прокол производят по срединной линии живота. Точку для прокола избирают на середине расстояния между пупком и лобком. Мочевой пузырь должен быть предварительно опорожнен. Больного усаживают на операционный или перевязочный стол.
Операционное поле обрабатывают спиртом и йодом; кожу и глубокие слои стенки живота анестезируют 0,5% раствором новокаина. Кожу на месте пункции надрезают кончиком скальпеля. Прокол производят троакаром. Хирург берет инструмент в правую руку, левой смещает кожу и, приставив троакар перпендикулярно к поверхности живота, прокалывает брюшную стенку. Когда троакар прошел через стенку живота, вынимают стилет и направляют струю жидкости в таз. Чтобы избежать быстрого падения внутрибрюшного давления во время извлечения жидкости, что может привести к коллапсу, наружное отверстие троакара периодически закрывают. Кроме того, помощник по мере истечения асцитической жидкости стягивает живот полотенцем.
21.4. Кишечный шов и типы анастомозов
Большинство операций на органах желудочно-кишечного тракта по своему характеру представляет один из следующих видов: вскрытие (томия)с последующим зашиванием полости, например, гастротомия — вскрытие желудка: наложение свища (стомия) — соединение полости органа через разрез брюшной стенки непосредственно с внешней средой, например, гастростомия — свищ желудка, колостомия — свищ толстой кишки, холецистомия — свищ желчного пузыря: наложение соустья (анастомоз) между отделами желудочно-кишечного тракта, например, гастроэнтероанастомоз (гастроэнтеростомия) — желудочно-кишечное соустье, энтероэнтероанастомоз — межкишечное соустье, холецистодуоденос-томия — соустье между желчным пузырем и двенадцатиперстной кишкой; иссечение части или целого органа (резекция, эктомия), например, резекция кишки — иссечение участка кишки, гастрэктомия — удаление всего желудка.
Основным примером при операции на полых органах желудочно-кишечного тракта является кишечный шов. Он применяется на всех органах, стенки которых состоят из трех слоев: брюшинного, мышечного и слизисто-подслизистого. Кишечный шов применяется для закрытия ран этих полых органов как травматического происхождения, так и главным образом сделанных по ходу оперативного вмешательства, например, при наложении анастомозов (соустьев) между различными
 |
участками кишечника, между кишечником и желудком.
| а. |
При наложении кишечного шва надо учитывать футлярное строение стенок пищеварительного тракта, состоящих из наружного се-розно-мышечного слоя и внутреннего — сли-зисто-подслизистого. Надо также иметь в виду различные биологические и механические свойства составляющих их тканей: пластические свойства серозного (брюшинного) покрова, механическую прочность под слизистого слоя, нежность и неустойчивость к травме эпителиального слоя. При кишечном шве следует соединять одноименные слои.
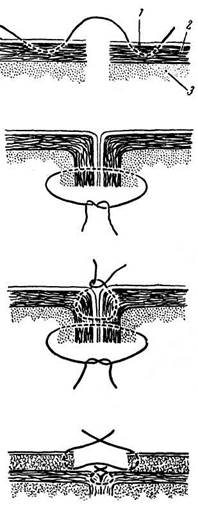
В настоящее время общепринятым является двухрядный, или двухъярусный, шов Альберта (рис. 21.5, в), представляющий сочетание двух видов кишечных швов: через все слои — серозную, мышечную и слизистую оболочки — шов Жели (рис. 21.5, б)1 и се-розно-серозного шва Ламбера (рис. 21.5, а).
| в |
При серозном шве Ламбера на каждой из сшиваемых стенок вкол и выкол делают через брюшинные покровы стенок; чтобы шов не прорезался, захватывают и мышечный слой кишечной стенки, поэтому шов этот принято называть серозно-мышечным.
| г |
Шов Жели (или Черни) называют внутренним. Он является инфицированным, «грязным», шов Ламбера — наружным, не-инфицированным — «чистым».
| Рис. 21.5.Кишечный шов: а — шов Ламбера; б — глубокий (сквозной) шов; в — двухрядный шов Альберта. На схеме поперечного сочленения стенки кишки: 1 — серозная оболочка; 2 — мышечная оболочка; 3 — слизистая оболочка |
Внутренний (сквозной) шов, проходя через подслизистый слой, обеспечивает механическую прочность. Он не позволяет краям разреза кишки разойтись под влиянием перистальтики, внутрикишечного давления. Шов этот является также гемостатичес-ким, т. к. захватывает и сдавливает крупные кровеносные сосуды в подслизистом слое.
Наружный серозно-мышечный шов соз-
дает герметизм: при его наложении основным условием является широкое соприкосновение прилегающего к ране участка брюшины; благодаря ее реактивности и пластическим свойствам в первые же часы после операции происходит склеивание, а в дальнейшем — прочное сращение сшиваемых стенок. Под защитой наружного шва происходит процесс срастания внутренних слоев кишечной стенки.
Внутренний шов, который приходит в контакт с инфицированным содержимым кишки, надо делать из рассасывающегося материала (кетгут), чтобы он
 1 Черни (1880) рекомендовал делать этот шов не через все слои, а через серозный, мышечный и подслизистый слои, т. е. не захватывая слизистой оболочки.
1 Черни (1880) рекомендовал делать этот шов не через все слои, а через серозный, мышечный и подслизистый слои, т. е. не захватывая слизистой оболочки.
не стал в дальнейшем источником длительного воспалительного процесса. При сшивании краев серозно-мышечного слоя применяют нерассасывающийся материал — шелк.
При наложении кишечного шва необходимо обеспечить тщательный гемостаз, минимальную травматизацию и главным образом асептичность.
Общепринятый двухрядный шов в большинстве случаев удовлетворяет этим требованиям. Однако в отдельных случаях возникают осложнения: недостаточность шва, развития в соустье сужения (стеноз), спайки в окружности анастомоза. Процессы, сопровождающие заживление кишечной раны, судьба наложенных швов были до недавнего времени мало изучены. Современные исследования (И. Д. Кир-патовский) выявили серьезные недостатки сквозного кишечного шва: такой шов вызывает тяжелую травму слизистой, ее наркоз, отторжение с образованием дефектов — язв, глубоко проникающих в стенку кишки. Извилистый канал шва служит путем проникновения инфекции в глубину стенки кишки; в результате этого в выступающем в просвет анастомоза тканевом вале из всех трех слоев стенки кишки развивается воспалительный процесс и заживление раны происходит путем вторичного натяжения. Эпителизация и образование желез затягиваются до 15—30 дней вместо 6-7 дней по норме, а сшитые участки превращаются в грубый неподатливый рубец. Для нормального заживления кишечной раны необходимо отказаться от травмирующего сквозного обвивного шва: слои кишечного футляра надо соединять отдельно, независимо друг от друга. Изолированный шов под слизистой — субму-козный шов (И. Д. Кирпатовский) или подслизистой со слизистой (А. Г. Савиных) обеспечивает при условии щадящей техники, т. е. без употребления зажимов, с взятием в шов лишь самого края слизистой, отсутствие некрозов, первичное натяжение, образование в течение 6—9 дней нежного линейного рубца и быстрое исчезновение выступающего в просвет анастомозов тканевого вала.
21.4.1. Анастомозы (соустья) желудка и кишки
Восстановление непрерывности желудочно-кишечного тракта после иссечения какого-либо участка его, например, при резекции желудка или кишки, может быть достиг-
 |
 |
| в |
а
б
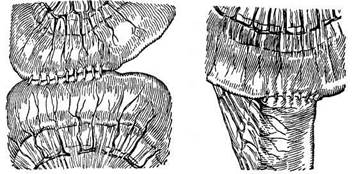
Рис. 21.6. Типы кишечных
анастомозов:
а — бок в бок; б — конец в бок;
в — конец в конец
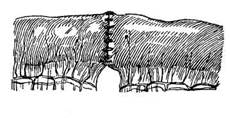
нуто тремя способами: соединением остающихся отделов конец в конец, бок в бок и конец в бок (рис. 21.6). Наиболее физиологичным является соединение по типу конец в конец, или концевой анастомоз. Недостатком такого анастомоза является возможность сужения просвета кишки на месте анастомоза и возникновение вследствие воспалительного отека после операции явлений непроходимости. При достаточном хирургическом опыте соединение конец в конец следует все же считать операцией выбора.
При втором — боковом — типе анастомоза зашитые наглухо две культи соединяют изоперистальтически друг с другом соустьем, наложенным на боковых поверхностях кишечных петель либо желудка и кишки. При этой операции нет риска получить сужение соустья, т. к. ширина анастомоза здесь не ограничена диаметром сшиваемых кишок.
Наложение концевого и бокового анастомоза применяется при резекции тонких кишок, при соединении желудка с кишкой, наложении обходных анастомозов на толстых кишках.
Третий тип анастомоза — конец в бок, или «термино-латеральный», применяется при резекции желудка, когда культя его вшивается в боковую стенку тонкой кишки, при соединении тонкой кишки с толстой, при соединении между собой толстых кишок после резекции.
21.5. Операции на тонкой кишке 21.5.1. Резекция тонкой кишки
Показания. Опухоли тонкой кишки или брыжейки, омертвение кишки при непроходимости, ущемленной грыже, тромбозе питающих сосудов (артерий), множественные огнестрельные ранения.
Обезболивание. Наркоз, местная анестезия.
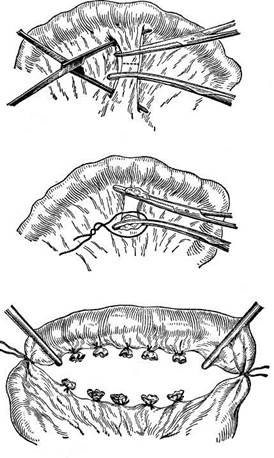
Техника операции. Разрез проводят по срединной линии живота, отступя на 2-3 см от лобка, с продолжением выше пупка. После вскрытия брюшной полости участок тонкой кишки, подлежащий резекции, выводят в рану и тщательно изолируют марлевыми салфетками. Намечают границы резекции в пределах здоровых тканей. Отделяют резецируемый участок кишки от ее брыжейки, предварительно перевязав все кровеносные сосуды, расположенные вблизи края кишки. Перевязку сосудов производят с помощью иглы Дешана или изогнутых зажимов. Брыжейку пересекают между зажимами и накладывают лигатуры (рис. 21.7).
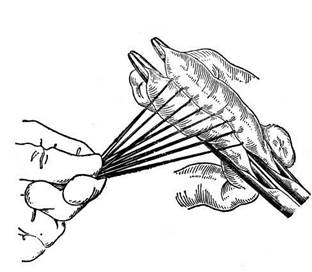
Можно поступить иначе: делают клиновидное рассечение брыжейки на участке удаляемой петли, перевязывая все расположенные по линии разреза сосуды. Тщательно изолируют поле операции марлевыми компрессами. Содержимое кишки отжимают в соседние петли. На оба конца удаляемой части накладывают по раздавливающему зажиму, а на концы остающейся части кишки — по эластическому жому, чтобы препятствовать вытеканию содержимого. Затем на одном конце отсекают кишку по раздавливающему жому и формируют из остающейся части культю. Для этого ушивают ее просвет сквозным непрерывным кетгутовым швом, делая каждый стежок проколом стенки изнутри (скорняжный шов, или шов Шмидена); этим швом стенка кишки вворачивается внутрь. Шов начинают с угла, делают там узел, а заканчивают на противоположном угле также узлом, связывая петлю со свободным концом нитки.
Ушивание культи можно производить также обвивным непрерывным швом. Цель таких методов ушивания культи в том, чтобы сделать ее как можно менее массивной и оставить для последующего бокового энтероэнтероанастомоза как можно меньше мертвого пространства. Ушитый конец культи закрывают поверх узловыми серозно-мышечными швами (рис. 21.8, г). Еще быстрее можно обработать
 |
| а |
культю, перевязав кишку по раздавленному жомом месту крепкой кетгутовой ниткой и погрузив получившуюся после отсечения культю в кисет. Этот способ проще для выполнения, но культя получается более массивной и слепой конец больше.
| 6 |
| В |
| Рис.21.7. Резекция тонкой кишки. Техника перевязки сосудов брыжейки: а — захватывание и рассечение брыжейки; б— наложение лигатур на культю брыжейки с пересеченными сосудами; в — удаляемая кишечная петля изолирована |
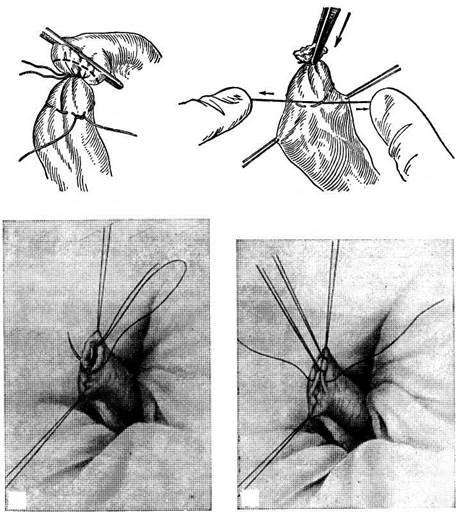
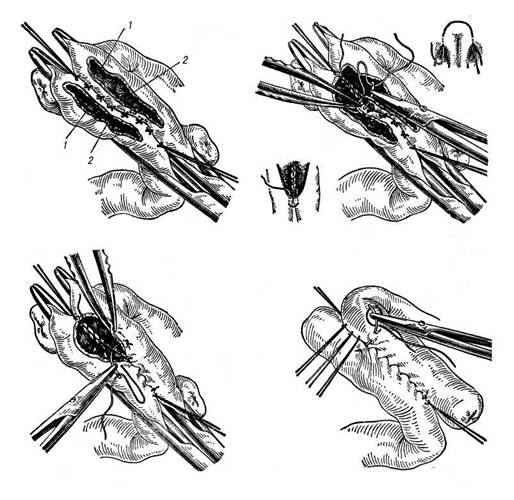
После удаления резецируемой кишки формируют вторую культю, сменяют обкладывающие салфетки и приступают к наложению бокового анастомоза. Центральный и периферический отрезки кишки освобождают от содержимого, накладывают на них эластические кишечные жомы и прикладывают друг к другу боковыми стенками изоперистальтичес-ки, т. е. один по продолжению другого, избегая при этом их перекручивания по оси. Стенки кишечных петель на протяжении 8 см соединяют друг с другом рядом узловых шелковых серозно-мышечных швов по Ламберу (первый «чистый» шов) (рис. 21.9, а); швы накладывают на расстоянии 0,5 см друг от друга, отступя кнутри от свободного (антимезентери-ального) края кишки. Производят вторичное обкладывание
салфетками сшиваемых кишок, а на инструментальном столике, застеленном полотенцем, готовят все инструменты для второго, инфицированного (загрязненного), этапа операции. На середине протяжения линии наложенных серозно-мышечных швов, на расстоянии 0,75 см от линии швов, захватывают двумя анатомическими пинцетами поперечно оси кишки складку стенки одной из кишечных петель и рассекают ее прямыми ножницами через все слои параллельно линии серозно-мышечных швов. Вскрыв на некотором протяжении просвет кишки, в него вводят небольшой тупфер и осушают полость кишечной петли; после этого разрез удлиняют в обе стороны, не доходя 1 см до конца линии серозно-мышечных швов. Таким же образом вскрывают просвет второй кишечной петли (рис. 21.9, б). Приступают к сшиванию внутренних краев (губ) получившихся отверстий непрерывным обвивным кетгутовым швом через все слои (шов Жели). Шов начинают соединением углов обоих отверстий (рис. 21.9, в); стянув углы друг с другом, завязывают узел, оставляя начало нитки необрезанным. При выполнении обвивного шва следят за тем, чтобы на каждой стороне прокалывать все слои. Во избежание сборча-тости (гофрирования) линии шва и сужения соустья не следует чрезмерно затяги-
 |
| а |
| б |
| в |
| ■ г |
Рис. 21.8. Резекция тонкой кишки. Техника отсечения пораженного участка кишки и образования культи с помощью перевязки:
а — на удаляемый участок наложен раздавливающий жом, на остающийся — лигатура и кисетный шов; показана линия отсечения; б — погружение культи в кисет. Обработка культи с помощью ушивания; * — ушивание культи скорняжным швом; г — наложение узловатого серозно-мышеч-ного шва
вать нить. Дойдя до противоположного конца соединяемых отверстий, закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краев (губ) отверстий скорняжным вворачивающим швом Шмидена (второй «грязный» шов) (рис. 21.9, г). Для этого делают прокол со стороны слизистой одной кишки, затем — со стороны слизистой другой кишки, после чего шов затягивают; края отверстия при этом вворачиваются внутрь. Дойдя до начала «грязного» шва, конец кетгутовой нити связывают двойным узлом с ее началом. Таким образом, просвет кишечных петель закрывается и заканчивается инфицированный этап операции.
Инструменты сменяют, удаляют загрязненные обкладывающие салфетки; руки моют антисептическим раствором, снимают кишечные жомы и приступают к последнему этапу — накладыванию ряда узловых серозно-мышечных швов (второй
 |
| а |
Рис. 21.9. Резекция тонкой кишки с анастомозом бок в бок:
а — первые чистые узловые швы по Ламберу; б — вскрытие просветов обеих соединяемых кишечных петель; 1 ~- передние (наружные) губы; 2 — задние (внутренние) губы; в — сшивание задних губ непрерывным об-вивным швом; г — сшивание передних губ непрерывным вворачивающим швом Шмидена; д — наложение второго чистого узловатого шва по Ламберу
 |
| б |
| в |
| д |
| г |
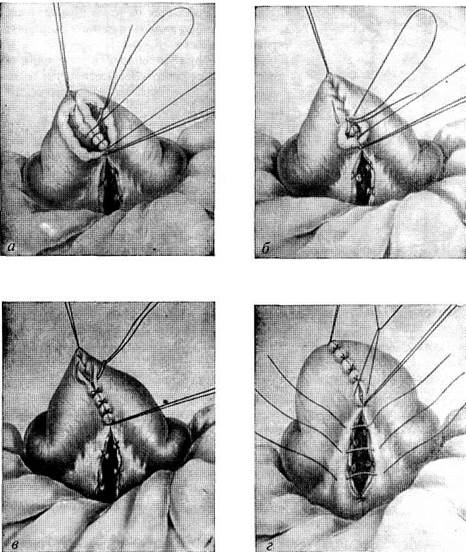
Рис. 21.10. Резекция тонкой кишки. Анастомоз конец в конец:
а — ушивание задних губ анастомоза непрерывным кетгутовым швом; б— ушивание передних губ анастомоза скорняжным швом; в — наложение узловых серозно-мышечных швов на переднюю стенку анастомоза; г — ушивание разреза брыжейки
«чистый» шов) уже по другую сторону анастомоза (рис. 21.9, д). Этими швами закрывают только что наложенный шов Шмидена. Проколы делают отступя на 0,75 см от линии «грязного» шва.
Таким образом, края соустья оказываются на всем протяжении соединенными двумя рядами швов: внутренним — сквозным и наружным — серозно-мышечным. Слепые концы (культи) во избежание их инвагинации фиксируют несколькими швами к стенке кишки. После наложения анастомоза несколькими узловыми швами закрывают отверстие в брыжейке; проверяют пальцами ширину (проходимость) анастомоза. По окончании операции обкладывающие салфетки удаляют, кишечные петли вводят в брюшную полость, разрез брюшной стенки послойно за-
| к тканям нейтральны и не вызывают воспалительной реакции. Сшивающий аппарат (рис. 21.11, 21.12) состоит из двух основных частей: скобочной и упорной. На скобочной части находится магазин для скобок и толкатель, связанный с рукояткой. На крюке упорной части расположена матрица с канавками, упираясь в которые, скобки, пройдя через сшиваемые ткани, загибаются и приобретают форму буквы «В». Сшиваемые ткани — стенки кишки — помещают между матрицей упорной части и магазином скобочной; вращением гайки эти части сближают, охватывая сшиваемые ткани; рукоятку сжимают до упора, при этом скобки выталкиваются из магазина и прошивают; не снимая аппарата, накладывают на удаляемую часть раздавливающий зажим (Кохера) и отсекают кишку по линии наложенного аппарата. Аппарат снимают и получающуюся культу погружают узловыми серозно-мышечными швами. Этим же аппаратом ушивают культю двенадцатиперстной кишки. Аппарат УКЖ-7 (ушиватель культи желудка) накладывает двухрядный шов с погружением первого ряда. Созданы также аппараты для механического накладывания кишечных желудочно-кишечных анастомозов. |
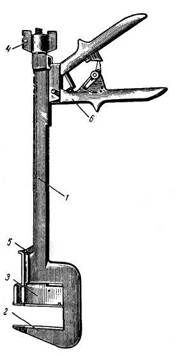
Рис. 21.11. Скобочный аппарат УКЛ:
/ — упорный корпус с неподвижной рукояткой и крюком; 2 — матрица с парными канавками для загиба скобок; 3 — скобочный корпус с головкой для крепления сменных магазинов со скобами; 4 — гайка для перемещения скобочного корпуса; 5 — ограничительная вилка; 6 — подвижная рукоятка с предохранителем. Внутри скобочного корпуса расположен толкатель, связанный с подвижной рукояткой
шивают. Одной из отрицательных сторон бокового анастомоза является то, что в слизистой слепых мешков могут развиться эрозии и возникнуть кровотечение.
При резекции тонкой кишки чаще применяют концевой анастомоз. Первые моменты операции до отсечения удаляемой части производят, как описано выше. Отсечение центрального и периферического концов при резекции тонкой кишки производят по косой линии: благодаря этому просветы получаются шире и кишечный шов не вызывает сужения. Кишечные петли прикладывают друг к другу концами, обращенными в одну сторону, соединяют по краям, отступя на 1 см от линии срезов, шелковыми серозно-мы-шечными швами-держалками и накладывают двухрядный кишечный шов на передние и задние губы анастомоза, как описано выше при боковом энтероэнтероанастомозе (рис. 21.10).
Особое внимание надо обратить на соединение просветов в области брыжеечного края, где нет брюшины: для перитонизации в этой зоне в шов следует захватывать также участок прилежащей брыжейки.
В настоящее время для наложения швов, для ушивания культей на протяжении желудочно-кишечного тракта, а также для образования анастомозов используют специальные сшивающие аппараты. Для закрытия просвета кишки, например, тонкой — при ее резекции, двенадцатиперстной — при резекции желудка, служит аппарат УКЛ-60, УКЛ-40 (УКЛ был первоначально создан для ушивания корня легкого). Аппарат заряжен танталовыми скобками, имеющими форму буквы «П». Танталовые скобки по отношению
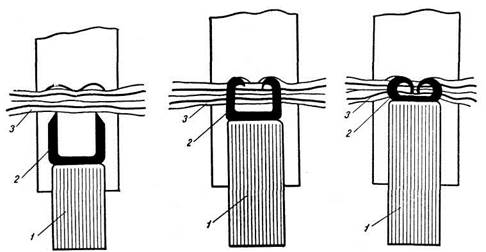
Рис. 21.12. Схема действия скобочного аппарата: при прошивании под действием толкателя (7) скобки (2) выходят из пазов, прокалывают зажатую между рабочими элементами ткань (3) и, упираясь острыми концами в канавки упорной половины, загибаются в В-образную форму, обеспечивая герметичное и прочное соединение
21.5.2. Наложение кишечного свища — энтеростомия (enterostomia)
Кишечный свищ накладывают в начальном (проксимальном) отделе тонких кишок (еюностомия) или в дистальном их отделе недалеко от илеоцекального угла (илеостомия). Еюностомию накладывают для искусственного питания больного, илеостомию — для отведения кишечного содержимого при непроходимости (органической, паралитической).
 2015-06-16
2015-06-16 14415
14415
