СИМПТОМАТОЛОГИЯ ОСНОВНЫХ КЛИНИЧЕСКИХ СИНДРОМОВ И ЗАБОЛЕВАНИЙ ОРГАНОВ МОЧЕВЫДЕЛЕНИЯ. МОЧЕВОЙ, НЕФРОТИЧЕСКИЙ, НЕФРИТИЧЕСКИЙ СИНДРОМЫ. ОПН. ХПН. ЛАБОРАТОРНАЯ И ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
К основным клиническим синдромам при заболеваниях почек относятся:
· мочевой синдром;
· синдром почечной недостаточности.
В рамках нефротического и нефритического синдромов выделяют отечный и гипертонический синдромы.
НЕФРОТИЧЕСКИЙ СИНДРОМ
Нефротический синдром состоит из группы симптомов.
· Гипопротеинемия.
· Протеинурия.
· Гиперлипидемия.
· Отеки.
Причины нефротического синдрома
1. Болезни почек – острый и хронический гломерулонефриты.
2. Общие и системные заболевания – амилоидоз, системные заболевания соединительной ткани, диабетический гломерулосклероз, опухоли.
3. Инфекционные заболевания – бактериальный эндокардит, сифилис.
4. Токсические агенты – тяжелые металлы, соединения ртути, висмут, золото.
5. Аллергические влияния – вакцинация, лечебные сыворотки.
6. Нарушения кровообращения – тромбоз почечных вен, слипчивый перикардит, врожденные пороки сердца.
Патогенез: иммунные нарушения Повреждение базальной
мембраны клубочков протеинурия гипопротеинемия
(снижение онкотического давления) отеки снижение ОЦК
активация АДГ и альдостерона отеки. Помимо этого, отсутствие белковых фракций в крови ведет к снижению липолиза плазмы, а в печени в ответ на гипопротеинемию повышается продукция липидов, что приводит к гиперлипидемии.
ü Отеки на лице, веках, конечностях, крестце, пояснице, у мужчин отекает мошонка, более выражены утром(«facies nefritica», рис. 26).
ü Возможно появление гидроторакса, асцита, жидкости в перикарде.
ü Отеки мягкие, подвижные, теплые.
ü В моче – значительная протеинурия (более 3 г/сут), гиалиновые и зернистые цилиндры.
ü В крови – гипопротеинемия, диспротеинемия (уменьшение альбуминов, повышение α, β-глобулинов), гиперлипидемия, гиперхолестеринемия.
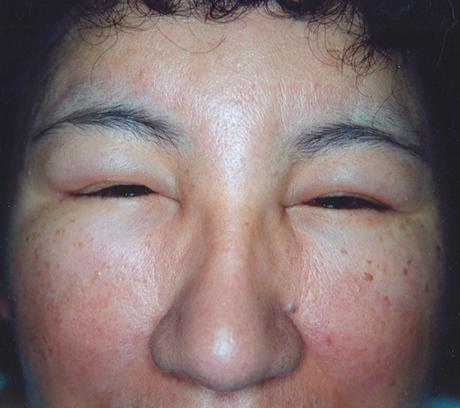
Рис. 26. «Facies nefritica»
НЕФРИТИЧЕСКИЙ СИНДРОМ
Нефритический синдром (гипертонический) - развивается при паренхиматозных поражениях почек – гломерулонефритах, пиелонефритах, поликистозе почек.
Проявления: нефротический синдром + АГ
Патогенез развития почечной гипертензии представлен на рис. 27.
ишемия почек
| Ренин |
| АТ I |
| АТ II |
| Альдо-стерон |
| Проста-гландины |
| Артериальное давление |
| Задержка Na+ и воды |
| ЗадержкаNa+ |
Рис. 27. Патогенез почечной гипертензии
Жалобы:
· головные боли, головокружения;
· нарушения зрения;
· редко кризы;
Объективные данные:
· напряженный пульс;
· усиленный, смещенный вниз и влево верхушечный толчок;
· увеличение границы сердца влево;
· акцент II тона на аорте;
· сосудистый шум в проекции почечных сосудов.
Данные дополнительных методов исследования:
· повышение систолического АД и диастолического АД;
· АД стойкое, с трудом корригируется гипотензивными средствами;
· по ЭКГ и ЭхоКГ – признаки гипертрофии левого желудочка;
· глазное дно – ангиопатия и ретинопатия.
МОЧЕВОЙ СИНДРОМ
Мочевой синдром – любое изменение клеточного состава мочи.
ü Протеинурия: умеренная (до 1 г/сут), средняя (1-3 г/сут), выраженная (более 3 г/сут).
ü Гематурия: макрогематурия (цвет «мясных помоев»), микрогематурия (выявляется только лабораторно).
ü Лейкоцитурия (более 5 в поле зрения в общем анализе мочи).
ü Цилиндрурия.
СИНДРОМ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
Нарушение функциональной способности почек называется почечной недостаточностью. Она может быть острой и хронической.
Острая почечная недостаточность (ОПН) – синдром временного уменьшения или прекращения функционирования нефронов, связанных с их непосредственным повреждением (гибель части клеток почечной ткани) и проходящее через некоторое время в связи с репарацией почечной ткани. Клинически к ОПН относят случаи с развитием олигоанурии (менее 200-300 мл мочи в сутки).
Причины: травмы, шоковые состояния, токсические поражения и т.д.
Хроническая почечная недостаточность (ХПН) – постепенное и необратимое снижение количества функционирующих нефронов. Причины:
· хронический гломерулонефрит;
· хронический пиелонефрит на фоне врожденных аномалий строения почек или тяжелой мочекаменной болезни и т.д.;
· туберкулез почек;
· системные васкулиты с поражением почек - системная красная волчанка, узелковый периартериит, реже геморрагический васкулит;
· амилоидоз, сахарный диабет;
· поликистоз почек;
· аренальные состояния.
I стадия – латентная – клинически ничем не проявляется, но с помощью нагрузочных проб можно выявить нарушение функций почек.
Возможны следующие симптомы:
Ø появление небольшой слабости, снижения работоспособности, похудания, повышения АД;
Ø гипокалиемия – нарушения ритма сердца, судороги, одышка;
Ø никтурия;
Ø полиурия – из-за компенсаторной полидипсии.
II стадия – азотемическая – нарастают клинические признаки ХПН.
Симптомы:
Ø ощутимая слабость, значительно снижается работоспособность, нарушаются сон, аппетит;
Ø возможны тошнота и рвота;
Ø гипопластическая анемия (снижение синтеза эритропоэтина);
Ø артериальная гипертония носит стойкий характер, труднее поддается медикаментозному лечению (изменение характера гипертонии свидетельствует о прогрессии ХПН);
Ø у многих больных встречается зуд;
Ø лабораторно: повышение уровня мочевины, креатинина.
III стадия – уремическая – наблюдаются развернутые признаки уремии.
Симптомы:
Ø азотемия (креатинин крови резко повышен);
Ø уремия (проявляется кожным зудом и полинейропатией);
Ø тошнота, рвота (уремический гастрит);
Ø поносы (уремический энтероколит);
Ø боли в области сердца (уремический перикардит);
Ø гиперкалиемия (перебои в работе сердца);
Ø боли в грудной клетке (уремический плеврит);
Ø олигоурия, гипо- изостенурия.
Классическими проявления уремии являются кожный зуд и полинейропатия.
Развитие этих симптомов связывают с повреждением vaza nevrorum. Полинейропатия проявляется:
· онемением в пальцах стоп;
· парестезиями, болями в икроножных мышцах;
· нарушениями походки (вплоть до невозможности ходить);
· «симптом беспокойных ног» (больной все время меняет положение ног в постели);
· атрофией мышц.
Кожный зуд при уремии:
· разной степени выраженности;
· может носить локальный характер, а может – генерализованный;
· мучительный, лишающий больного сна, приводящий к суицидальным мыслям и поступкам.
Характерный внешний вид уремика:
Ø одутловатость лица;
Ø отеки под глазами;
Ø землистый, бледный цвет лица;
Ø нередко отеки ног;
Ø сладковатый запах при дыхании;
Ø дыхание может быть глубоким, частым, шумным.
ТЕСТОВЫЕ ЗАДАНИЯ
Выберите один или несколько правильных ответов
1. ПРИЗНАКАМИ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ ЯВЛЯЮТСЯ
1) протеинурия
2) снижение скорости клубочковой фильтрации
3) цилиндрурия
4) креатининемия
5) повышение уровня мочевины крови
2. ОСНОВНЫМ ИНСТРУМЕНТАЛЬНЫМ МЕТОДОМ ИССЛЕДОВАНИЯ ПОЧЕК ЯВЛЯЕТСЯ
2) УЗИ
3) радиоизотопная ренография
4) биопсия почек
3. ПРИЧИНОЙ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ МОЖЕТ БЫТЬ
1) сахарный диабет
3) шоковое состояние
4) цистит
5) массивное кровотечение
4. К ОСНОВНЫМ ПОЧЕЧНЫМ СИНДРОМАМ ОТНОСЯТСЯ
1) астенический
2) нефротический
3) отечный
4) гипертонический
5. СТРАНГУРИЯ – ЭТО
1) частое мочеиспускание
2) диурез более 2 литров в сутки
3) болезненное мочеиспускание
4) диурез менее 500 мл в сутки
6. В НЕФРОТИЧЕСКИЙ СИНДРОМ ВХОДИТ
1) протеинурия, гипопротеинемия, гиперлипидемия, отеки
2) гематурия, протеинурия
3) бактериурия, лейкоцитурия
4) анемия, гематурия
7. В ПРОБЕ ПО НЕЧИПОРЕНКО: ЛЕЙКОЦИТЫ-2000, ЭРИТРОЦИТЫ -2000, ЦИЛИНДРЫ – 30. ЭТО СИМПТОМЫ
1) гломерулонефрита
2) пиелонефрита
3) здоровой почки
4) сахарного диабета
8. У БОЛЬНОГО ХРОНИЧЕСКИМ ПИЕЛОНЕФРИТОМ В АНАЛИЗЕ МОЧИ ПРЕОБЛАДАЮТ
1) эозинофилы
2) нейтрофильные лейкоциты
3) лимфоциты
4) эритроциты
9. ПАТОЛОГИЧЕСКАЯ ГЛЮКОЗУРИЯ НАБЛЮДАЕТСЯ ПРИ
1) пиелонефрите
2) интенсивной физической нагрузке
3) мочекаменной болезни
4) сахарном диабете
10. СВЕЖИЕ ЭРИТРОЦИТЫ В ОБЩЕМ АНАЛИЗЕ МОЧИ ВЫЯВЛЯЮТСЯ ПРИ
1) гломерулонефрите
2) мочекаменной болезни
3) пиелонефрите
4) хронической почечной недостаточности
11. В БИОХИМИЧЕСКОМ АНАЛИЗЕ КРОВИ УРОВЕНЬ МОЧЕВИНЫ В НОРМЕ СОСТАВЛЯЕТ
1) 7,7-12,4 ммоль/л
2) 3,3-5,5 ммоль/л
3) 15-20 ммоль/л
4) 2,5 – 8,3 ммоль/л
12. ОБОСТРЕНИЮ ПИЕЛОНЕФРИТА СПОСОБСТВУЮТ
1) конкременты в почках
2) травма почек
3) гонорейный уретрит
13. МОЧА "ЦВЕТА ПИВА" ХАРАКТЕРНА ДЛЯ
1) пиелонефрита
2) гепатита
3) гломерулонефрита
4) мочекаменной болезни
14. ИССЛЕДОВАНИЕ МОЧИ ПО МЕТОДУ ЗИМНИЦКОГО ПРИМЕНЯЮТ
1) с целью химического исследования
2) для бактериологического исследования
3) для исследования концентрационной функции почек
4) для количественного определения форменных элементов
15. ПРОБА, ПОДТВЕРЖДАЮЩАЯ ДИАГНОЗ ХРОНИЧЕСКОГО ПИЕЛОНЕФРИТА
1) проба Реберга
2) проба Зимницкого
3) проба Амбурже
4) проба Нечипоренко
Дополните предложения
16. ГИПЕРТОНИЧЕСКИЙ СИНДРОМ, ОТЕКИ, ПРОТЕИНУРИЯ, ГИПО-ПРОТЕИНЕМИЯ, ГИПЕРЛИПИДЕМИЯ ОБЪЕДИНЕНЫ В ТЕРМИН __________________СИНДРОМ
17. В БИОХИМИЧЕСКОМ АНАЛИЗЕ КРОВИ ПОКАЗАТЕЛЯМИ ФУНКЦИИ ПОЧЕК ЯВЛЯЮТСЯ______И ______
18. КОНЦЕНТРАЦИОННУЮ ФУНКЦИЮ ПОЧЕК ОТРАЖАЕТ АНАЛИЗ ПО ____________
19. БАКТЕРИАЛЬНОЕ ВОСПАЛЕНИЕ ПОЧЕК НАЗЫВАЕТСЯ __________
20. КОЛИЧЕСТВО ЦИЛИНДРОВ В АНАЛИЗЕ ПО НЕЧИПОРЕНКО В НОРМЕ СОСТАВЛЯЕТ ________________ В 1 МЛ
 2015-01-07
2015-01-07 1517
1517
