Диагностика. Основывается на данных анамнеза, клинической картины, результатах лабораторного и рентгенологического исследования.
Лечение. Специфическое противосифилитическое.
Прогноз. Сифилис излечивается, однако возможны стойкие нарушения слуха, рубцовые изменения и др.
6.4. Склерома верхних дыхательных путей
Склерома верхних дыхательных путей — это хроническое инфекционное заболевание, при котором наряду с атрофическими изменениями слизистой оболочки отмечается образование ограниченных или диффузных инфильтратов, на месте которых в последующем формируется рубцовая ткань, приводящая к сужению различных отделов дыхательного тракта.
Склерома вызывается капсульным диплококком — клебсиел-лой склеромы (палочка Фриша—Волковича). Это эндемическое заболевание, наиболее распространенное в Западной Белоруссии и Украине, в Польше, Италии и Германии; очаги склеромы отмечены в Индонезии, Бразилии, Мексике и т.д. Существуют данные, подтверждающие контагиозность склеромы.
Патоморфологическим субстратом заболевания является инфильтрат, состоящий из фиброзной соединительной ткани с большим количеством плазматических клеток и сосудов. Среди этих образований находятся специфические для склеромы клетки Микулича, в вакуолях протоплазмы и вне их располагаются палочки Фриша—Волковича. Кроме того, в инфильтрате встречаются гиалиновые шары — тельца Русселя (фуксинофиль-ные тельца). В рубцовой ткани отмечается большое количество фиброзных волокон, среди которых встречаются плазматические клетки и единичные клетки Микулича; бациллы здесь отсутствуют, гиалиновых шаров нет, сосудов мало.
Инкубационный период заболевания длительный, при внедрении инфекции возникают катаральные явления, а через 3—5 лет обнаруживаются признаки заболевания, причем у молодых этот период короче, чем у людей старшего возраста.
Наиболее частая локализация поражения при склероме — передние отделы носа, область хоан, подголосовая полость гортани, бифуркация трахеи и бронхов.
Клиника. Заболевание развивается медленно, с самого начала принимая хроническое течение, без болей и повышения температуры тела; специфические склеромные изменения располагаются, как правило, симметрично и не проявляют склонности к распаду и изъязвлению, а подвергаются рубцеванию.
Различают три основные формы склеромы, которые в определенной степени отражают стадийность течения процесса:
• атрофическую;
• инфильтративную;
• рубцовую, или регрессивную.
Кроме того, выделяют также смешанную и атипичную формы склеромы.
В настоящее время атрофическая форма наблюдается у 70 % больных. Начало заболевания характеризуется атрофией слизистой оболочки носа. На поверхности ее появляется вязкая слизь, которая, подсыхая, образует плотные корки. Корки и вязкая слизь приводят к сужению просвета носовых ходов, что сопровождается нарушением дыхания. Одновременно снижается обоняние и появляется нерезкий специфический запах из носа, напоминающий запах гнилых фруктов. Атрофия распространяется на слизистую оболочку задней стенки глотки, которая истончается и выглядит как лакированная, покрытая вязкой слизью и корками. В этот период реакция
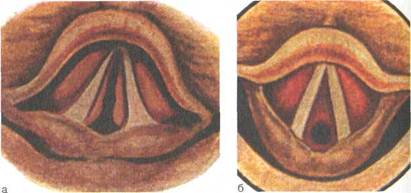
Рис. 6.6. Склерома подголосовой полости.
а — инфильтративный процесс; б — рубцовая диафрагма гортани, суживающая ее просвет.
связывания комплемента со склеромным антигеном обычно положительная, часто высевается клебсиелла склеромы.
При инфильтративной форме склеромы в полости носа наблюдаются ограниченные или распространенные инфильтраты красного или серовато-розового цвета. Чаще всего их обнаруживают на дне полости носа, в области передних концов нижних носовых раковин и перегородки носа. Инфильтраты имеют вид плоских или бугристых возвышений, безболезненных при дотрагивании, они суживают просвет полости носа, вход в нос, хоаны, просвет носоглотки, гортани, а несколько позже — и трахею в области бифуркации и бронхи у разветвлений.
II Следует отметить, что склеромные инфильтраты (рис. 6.6, а) возникают главным образом в местах физиологических сужений.
При рубцовой форме на местах инфильтратов постепенно развивается плотная рубцовая ткань, которая, стягивая окружающие ткани, приводит к сужению различных отделов дыхательных путей.
В полости носа рубцы обычно располагаются в передних отделах, где выявляется рубцовая приподнятость на границе преддверия и полости носа; иногда рубцы образуют отверстия овальной или круглой формы, суживая просвет полости носа. Распространяясь на мягкое небо, рубцовый процесс приводит к концентрическому сужению, а в ряде случаев почти полному заращению носоглотки; язычок при этом подтягивается кверху или заворачивается за заднюю поверхность мягкого неба.
В гортани склеромный процесс проявляется первоначально образованием в подголосовой полости бледно-розовых бугрис-
 |
Рис. 6.7. Локализация склером-ных очагов.
тых инфильтратов, симметрично расположенных с обеих сторон. Значительно реже инфильтраты располагаются на голосовых и вестибулярных складках, на гортанной поверхности надгортанника. При рубцевании симметричных подго-лосовых инфильтратов образуются сращения, имеющие вид диафрагмы, резко суживающей просвет нижнего отдела гортани (рис. 6.6, б).
В трахее инфильтраты, а затем рубцовая ткань могут располагаться в различных отделах, но чаще определяются в области бифуркации (рис. 6.7). Рубцы выявляются в одном, а чаще в обоих бронхах, и просвет их прогрессивно уменьшается. Одним из основных симптомов при этом является кашель с трудно отхаркиваемой мокротой, затем возникает затруднение дыхания. Реакция связывания комплемента со склеромным антигеном при рубцовой форме может быть отрицательная, особенно после лечения специфическими препаратами; палочка склеромы может и не высеваться.
При смешанной форме склеромы клиническая картина отличается полиморфизмом. Наряду с атрофией слизистой оболочки и обилием корок при их удалении можно обнаружить узелки красного цвета, рубцовое концентрическое сужение на границе преддверия и полости носа. В гортани наряду с подскла-дочными инфильтратами выявляется рубцовая ткань или атрофия, т.е. наблюдается сочетание различных форм склеромы.
Диагностика. В типичных случаях при наличии соответствующих анамнестических данных диагноз нетруден. Как правило, эндоскопическая картина весьма характерна. Определенную помощь в диагностике оказывает трахеобронхоскопия. Обычно прибегают к постановке серологических реакций Вас-сермана и Борде—Жангу со склеромным антигеном. Подспорьем в диагностике является гистологическое исследование удаленного инфильтрата, в ткани которого обнаруживаются палочки Фриша—Волковича и клетки Микулича. На слизистой оболочке верхних дыхательных путей наряду с инфильтратами имеется рубцовая ткань.
I
Атрофическую форму склеромы следует дифференцировать от озены и атрофического ринофарингита. Эти заболевания имеют три общих симптома: атрофия слизистой оболочки, образование корок и неприятный запах. Однако при озене инфильтративные и рубцовые процессы отсутствуют; атрофия касается более глубоких отделов слизистой оболочки носа; имеется резкое истончение раковин и костной ткани. Корки при озене бывают в виде слепков и располагаются в глубине, у средней раковины и удаляются легче, чем при склероме. Специфический приторный нестерпимый запах при озене иногда ощущается даже на расстоянии от больного, причем сам больной его обычно не ощущает из-за аносмии. При атрофической форме склеромы также иногда бывает сладковатый запах, но выражен он значительно меньше. Окончательный диагноз устанавливают по результатам бактериологического (клебсиелла склеромы и клебсиелла озены) и серологического (со склером-ным и озенозным антигенами) исследований.
Инфильтративную форму склеромы следует дифференцировать от туберкулеза и сифилиса. При туберкулезе инфильтраты бывают в хрящевом отделе перегородки носа с последующим распадом, изъязвлением и перфорацией. В гортани поражение асимметричное и практически не бывает изолированным, первичным, сопровождается туберкулезом легких.
При сифилисе в гортани чаще поражается верхний этаж, надгортанник; гуммозный инфильтрат подвергается распаду, образуя язвы с сальным дном. Выявляются увеличенные лимфатические узлы, что не характерно для склеромы. Диагноз подтверждают с помощью серологических реакций.
Лечение. Применяют консервативное и хирургическое лечение. Среди средств этиотропной терапии ведущее место занимает стрептомицин — его применяют внутримышечно по 0,5 г 2 раза в сутки, на курс 40—80 г. Назначают и другие антибиотики (левомицетин, тетрациклин, олеандомицин и др.). Для лучшего проникновения антибиотика в глубь пораженных тканей одновременно применяют препараты гиалуроновой кислоты: лидазу, гиалуронидазу, ронидазу.
Для удаления корок и увлажнения слизистой оболочки назначают масляные капли (оливковое, шиповниковое масло и др.), смазывание раствором Люголя, ингаляции растворов протеолитических ферментов, щелочных растворов.
Хирургическое лечение заключается в иссечении инфильтратов, рубцов и удалении их путем электрокоагуляции, лазерного воздействия, криодеструкции жидким азотом и т.д. При стенозах применяют бужирование гортани.
Прогноз в начальной стадии заболевания благоприятный, в более поздних стадиях серьезный, особенно при поражении трахеи и бронхов.
6.5. Гранулематоз Вегенера
Гранулематоз Вегенера — это системный некротический гра-нулематозный васкулит с преимущественным первичным поражением верхних дыхательных путей и последующим вовлечением в процесс внутренних органов (чаще — легких и почек).
Заболевание впервые было описано в 1936 г. Ф. Вегенером, в честь которого оно впоследствии и было названо. Распространенность заболевания 3:100 000, одинаково часто оно встречается у мужчин и женщин, средний возраст больных составляет около 40 лет.
Этиология. Изучена недостаточно, предполагается важная роль хронической инфекции, в частности вирусов или золотистого стафилококка, первоначально фиксированных на слизистой оболочке дыхательных путей. Сенсибилизация к бактериальным токсинам, нередко выявляемая у этих больных, может вызвать патологические изменения в стенках кровеносных сосудов, способствуя образованию аутоаллергенов. Их появление приводит к выработке антител не только к измененным, но и к нормальным белковым компонентам. В патогенезе болезни Вегенера доказаны иммунные механизмы, гиперчувствительность замедленного типа бактериального, медикаментозного и другого происхождения.
Патоморфология. При болезни Вегенера имеется своеобразное поражение сосудов среднего и мелкого калибра. Грануле-матозные узелки, охватывающие сосуды наподобие муфт, отличаются клеточным полиморфизмом. Наряду с лимфоидны-ми, эпителиоидными и плазматическими клетками там находятся гистиоциты, эозинофилы и нейтрофилы. Важным отличием этих гранулематозных узелков являются гигантские многоядерные клетки типа Пирогова—Лангханса, расположенные беспорядочно по периферии. Особенностью их является склонность к развитию некрозов ишемического типа.
Клиника. В зависимости от темпов нарастания клинической симптоматики болезни Вегенера различают острое, подострое и хроническое течение заболевания. Обычно чем острее начало заболевания, тем тяжелее его дальнейшее течение, быстрее наступает генерализация процесса. Кроме того, в развитии гранулематоза выделяют три периода: 1) начальный, с локальными изменениями верхних дыхательных путей, иногда уха и глаз; 2) период генерализации с поражением внутренних органов (чаще легких и почек); 3) терминальный — с развитием почечной или легочно-сердечной недостаточности.
Начальные проявления гранулематоза Вегенера могут иметь различную локализацию, но чаще они связаны с поражением верхних дыхательных путей. Больной обычно обращается с жалобами на затруднение носового дыхания, как правило, одной половины носа, отмечает сухость, скудные слизистые вы-
деления, которые вскоре становятся гнойными, а затем кровянисто-гнойными. Наиболее постоянным симптомом при болезни Вегенера на ранней стадии является образование гнойно-кровянистых корок на слизистой оболочке носа. Корки имеют буро-коричневый цвет и удаляются из полости носа в виде слепков.
Слизистая оболочка после удаления корок имеет довольно характерный вид: она истончена, красно-синюшного цвета, в отдельных местах покрыта кровоточащими грануляциями. Характерным является наличие изъязвленной слизистой оболочки в передних отделах перегородки носа, нередко здесь возникает перфорация с поражением хрящевого, а затем и костного отделов перегородки, развивается седловидная деформация носа. В процесс вовлекаются и околоносовые пазухи, чаще верхнечелюстная на стороне поражения. Костная стенка между полостью носа и пазухой, а также носовые раковины нередко разрушаются и образуется единая полость, стенки которой покрыты некротизированной слизистой оболочкой и корками. Следует отметить, что при гранулематозе Вегенера деструктивный процесс с перегородки не распространяется на твердое небо, как это наблюдается при сифилисе и наиболее выражено при летальной срединной гранулеме Стюарта.
Прогрессирование процесса может привести к появлению язвенно-некротических и гранулематозных изменений слизистой оболочки глотки, гортани, трахеи. Возможно поражение среднего уха, иногда оно осложняется парезом или параличом лицевого нерва, распространением процесса на лабиринт.
Наблюдающееся примерно у 15 % больных поражение глаз объясняется общностью кровоснабжения околоносовых пазух и глазницы. Образование периорбитальной гранулемы сопровождается экзофтальмом, ограничением подвижности глазного яблока, развиваются кератит, хемоз, отек и последующая атрофия зрительного нерва.
Общие симптомы характерны для развернутой стадии гра-нулематоза Вегенера и проявляются нередко лишь через несколько месяцев, а у отдельных больных через несколько лет после первых местных признаков заболевания — наблюдается лихорадка, больной отмечает слабость, недомогание, похудание, развиваются артралгии и миалгии, реже артриты.
При вовлечении в процесс легких (что встречается более чем у 80 % больных) появляются кашель, одышка, боль в груди, кровохарканье. Характерна диссоциация между скудными аус-культативными данными и выраженными рентгенологическими изменениями. Рентгенологические признаки поражения легких весьма многообразны: одиночные или множественные инфильтраты, образование полостей, очаговые ателектазы, экссудативный плеврит, пневмоторакс.
Поражение почек наблюдается у 80—90 % больных, причем
528 ■■...■■;•;..'■,., ■:..■■.■■■■■■,..
появление соответствующих симптомов нередко оказывается признаком генерализации болезни. Изменения в анализах мочи соответствуют таковым при остром гломерулонефрите (гематурия, протеинурия). У некоторых больных гломерулонеф-рит быстро прогрессирует с развитием азотемии, нарушением функции почек.
Помимо указанных проявлений заболевания, наблюдается также кожный васкулит в виде язвенно-геморрагических высыпаний; поражение периферической нервной системы носит характер асимметричной полиневропатии.
Больные гранулематозом Вегенера умирают от азотемичес-кой уремии, при нарастающих явлениях легочной недостаточности, от септических осложнений.
Диагностика. В диагностике гранулематоза Вегенера, особенно на ранних стадиях заболевания, крайне важной является адекватная оценка изменений со стороны верхних дыхательных путей, особенно носа и околоносовых пазух. Это определяет нередко ведущую роль отоларинголога в ранней диагностике заболевания. Необходимо учитывать изменения в легких, устанавливаемые при рентгенографии: узелки, легочные инфильтраты или полости. При поражении почек характерны изменения мочи: микрогематурия (более 5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи.
Среди лабораторных исследований важное значение для диагностики гранулематоза Вегенера имеет определение анти-нейтрофилъных, цитоплазматических антител (АНЦА), которые обнаруживаются у 40—99 % больных; чаще — у больных с активным генерализованным процессом, реже — в период ремиссии при локализованной форме заболевания.
В ряде случаев информативными являются результаты гистологического исследования грануляционной ткани, биопсиро-ванной с поверхности слизистой оболочки верхних дыхательных путей. Основой гистологического диагноза при этом служит сочетание признаков некротического васкулита и грануле-матозного воспаления.
Дифференциальный диагноз. Дифференцировать гранулема-тоз Вегенера необходимо от заболеваний, относящихся к системным аллергическим васкулитам (системная красная волчанка, геморрагический васкулит, узелковый периартериит и др.); при появлении перфорации в хрящевом отделе — от туберкулеза, а в костно-хрящевом отделе — от сифилиса. Дальнейшее прогрессирование язвенно-некротического процесса в полости носа и в околоносовых пазухах требует дифференциальной диагностики со злокачественными новообразованиями.
Лечение. Основу терапии гранулематоза Вегенера составляет применение цитостатиков. Назначают циклофосфамид в суточной дозе 2 мг/кг около 4 нед, затем дозу препарата постепенно снижают в течение 1—2 мес и переводят больного на

 альтернирующий прием препарата (по 60 мг через день). Лечение циклофосфамидом продолжают не менее 1 года после достижения стойкой ремиссии, затем его дозу снижают на 25 мг каждые 2—3 мес. У больных с быстропрогрессирующей формой заболевания препарат в первые дни после начала лечения вводят внутривенно. Как правило, прием циклофосфа-мида сочетают с назначением преднизолона в дозе 1 мг/кг в день, после явного улучшения дозу преднизолона постепенно снижают с попыткой последующей отмены. Для лечения гра-нулематоза Вегенера в качестве базисной терапии используют также метотрексат в дозе 0,15—0,3 мг/кг в неделю.
альтернирующий прием препарата (по 60 мг через день). Лечение циклофосфамидом продолжают не менее 1 года после достижения стойкой ремиссии, затем его дозу снижают на 25 мг каждые 2—3 мес. У больных с быстропрогрессирующей формой заболевания препарат в первые дни после начала лечения вводят внутривенно. Как правило, прием циклофосфа-мида сочетают с назначением преднизолона в дозе 1 мг/кг в день, после явного улучшения дозу преднизолона постепенно снижают с попыткой последующей отмены. Для лечения гра-нулематоза Вегенера в качестве базисной терапии используют также метотрексат в дозе 0,15—0,3 мг/кг в неделю.
Прогноз. При отсутствии лечения средняя продолжительность жизни составляет 5 мес, а летальность в течение первого года достигает 80 %. Прогноз значительно улучшается при рано начатой терапии заболевания. На фоне сочетанного лечения циклофосфамидом и преднизолоном более чем у 90 % больных отмечена стойкая ремиссия продолжительностью около 4 лет, а у некоторых — до 10—15 лет.
6.6. Поражение ЛОР-органов при ВИЧ-инфекции
ВИЧ-инфекция вызывается ретровирусами, поражающими лимфоциты, макрофаги и нервные клетки, что проявляется медленно прогрессирующим иммунодефицитом — от бессимптомного носителъства до развития СПИДа, сопровождающегося тяжелыми заболеваниями, заканчивающимися смертельным исходом у 100 % больных.
Начало нового тысячелетия ознаменовалось во всем мире глобальной эпидемией этого инфекционного заболевания, буквально потрясшего все человечество. В России количество ВИЧ-инфицированных увеличивается, и в 2001 г. оно составило приблизительно 500 000 человек [Покровский В.И., 2002].
Возбудителем заболевания являются вирусы иммунодефицита человека (ВИЧ), относящиеся к семейству ретровирусов, сохраняющие жизнеспособность в крови и других биологических средах; постоянно репродуцирующиеся и использующие в качестве резервуара лимфоидные ткани, микроглию нервной ткани и эпителий кишечника.
Источник инфекции — человек в любой стадии инфекционного процесса. Вирус содержится в крови, сперме, влагалищном секрете, материнском молоке. Пути передачи — половой, парентеральный, трансплацентарный, через материнское молоко. От человека к человеку инфекция передается через кровь (при инъекциях, особенно у наркоманов, при повторном использовании шприца разными людьми), через слизистые оболочки при сексуальных контактах (как гомо-, так и гетеро-), через плаценту от матери ребенку.
Период между заражением и проявлением клинических симптомов сильно варьирует у разных людей. В среднем между выявлением в крови антител, специфичных к ВИЧ, как признака наличия в организме данной инфекции, и развитием клинических симптомокомплексов СПИДа проходит 7—11 лет, однако возможно развитие заболевания уже в первые 3 года.
ВИЧ обнаружен во всех биологических средах и тканях организма человека. Клетки, имеющие на своей поверхности антиген CD4+, являются клетками-мишенями для ВИЧ, главным образом это Т-лимфоциты. Моноциты и макрофаги устойчивы к цитопатическому действию ВИЧ, но обеспечивают его диссеминацию. Для прогноза характера и тяжести течения ВИЧ-инфекции решающее значение имеют концентрация CD4+ Т-лимфоцитов и "вирусная нагрузка" — содержание вируса в 1 мл плазмы крови, определенное методом полимераз-ной цепной реакции. По мере падения числа CD4+ клеток и ослабления иммунного ответа вирусная нагрузка растет, и это сопровождается прогрессированием заболевания.
Клиника. Частым проявлением инфицирования ВИЧ являются различные поражения ЛОР-органов. Они возникают практически при всех клинических формах заболевания и имеют важное диагностическое и прогностическое значение.
Согласно клинической классификации ВИЧ-инфекции, принятой у нас в стране, в течении заболевания выделяют четыре стадии, последовательно сменяющие друг друга:
▲ I — стадия инкубации;
А II — стадия первичных проявлений, включающая 3 фазы: А — острую инфекцию, Б — бессимптомную инфекцию, В — персистирующую генерализованую лимфаденопатию;
а III — стадия вторичных заболеваний, также состоящая из 3 фаз (А, Б, В), отражающих нарастание и генерализацию различных инфекционных и опухолевых процессов;
а IV — терминальная стадия.
Стадия инкубации (I) — это период от момента заражения до появления реакции организма в виде острой инфекции и/или появления антител. Продолжительность этой стадии от 2—4 нед до 3 мес (в среднем около месяца). На 6—8-й неделе после инфицирования развивается II стадия — стадия первичных признаков ВИЧ-инфекции.
Клиника острого начала ВИЧ-инфекции обычно неспецифична, характеризуется мононуклеозоподобным (наиболее часто) или гриппоподобным синдромом, полиаденитом, поражением нижних отделов дыхательных путей, могут наблюдаться гастроэнтерит, серозный менингит, энцефалопатия, нефропатия, тром-боцитопеническая пурпура. Проявления мононуклеозоподоб-


 ного или гриппоподобного синдрома при физикальном обследовании больного трудно отличить от соответствующих заболеваний. Мононуклеозоподобный синдром протекает с повышением температуры тела до 38—39 °С, ангиной по типу моно-нуклеарной, увеличением лимфатических узлов, гепато- и спле-номегалией, нередко наблюдаются артралгия, миалгия, диарея. В этот период может появиться эритематозная макулопапулез-ная сыпь с локализацией на туловище и отдельными элементами на лице, шее; геморрагические пятна до 3 мм в диаметре, напоминающие высыпания при геморрагическом аллергическом васкулите.
ного или гриппоподобного синдрома при физикальном обследовании больного трудно отличить от соответствующих заболеваний. Мононуклеозоподобный синдром протекает с повышением температуры тела до 38—39 °С, ангиной по типу моно-нуклеарной, увеличением лимфатических узлов, гепато- и спле-номегалией, нередко наблюдаются артралгия, миалгия, диарея. В этот период может появиться эритематозная макулопапулез-ная сыпь с локализацией на туловище и отдельными элементами на лице, шее; геморрагические пятна до 3 мм в диаметре, напоминающие высыпания при геморрагическом аллергическом васкулите.
Гриппоподобный синдром характеризуется внезапным началом, высокой лихорадкой с ознобами, выраженными признаками интоксикации с головной болью, миалгией, артралгией, анорексией; могут быть полиаденопатия, спленомегалия, экс-судативный фарингит. Слизистая оболочка глотки умеренно гиперемирована, пастозна, миндалины гиперемированы. Возможно волнообразное течение гриппоподобного синдрома, напоминающее аденовирусную инфекцию. При ПА стадии ВИЧ-инфекции могут возникать вирусные поражения кожных покровов лица и шеи — герпетическая инфекция.
Стадия ИБ характеризуется бессимптомным вирусоноси-тельством, в этот период в крови появляются антитела к ВИЧ, титры их постепенно нарастают. В этом периоде почти у половины ВИЧ-инфицированных больных имеет место демиели-низирующий процесс в ЦНС, который, по-видимому, является причиной развития нейросенсорной тугоухости и субклинических форм патологии вестибулярного анализатора. У некоторых больных развивается транзиторная тромбоцитопения, что может быть причиной геморрагических осложнений при хирургических вмешательствах.
Стадия ИВ — персистирующая генерализованная лимфаде-нопатия. В течение длительного времени, до 10 лет и более, генерализованная лимфаденопатия может быть единственным проявлением заболевания. Увеличиваются лимфатические узлы, в большей степени задние шейные, затылочные и ретро-мандибулярные. У ряда больных увеличение лимфатических узлов сопровождается лихорадкой с повышением температуры тела иногда до 39 °С и более, с ознобами, проливными ночными потами; в других случаях заболевание протекает бессимптомно.
Стадия ИВ непосредственно переходит в стадию IV (терминальную) или сопровождается так называемым СПИД-ассоциированным комплексом, протекающим на фоне умеренного иммунодефицита — стадия III. В этом периоде нередко отмечается бурное развитие оппортунистических инфекций и онкологической патологии.
Оппортунистической называется инфекция, возбудителем которой является условно-патогенный микроорганизм, не представляющий угрозы для лиц с нормальной иммунной системой, но вызывающий тяжелое поражение в условиях иммунного дефицита.
Из оппортунистических инфекций, поражающих ЛОР-орга-ны, чаще всего отмечается кандидоз глотки и пищевода. Стойкий фарингомикоз у молодых людей, никогда ранее не получавших лечение антибиотиками, кортикостероидами или ци-тостатиками, должен насторожить врача на предмет возможной ВИЧ-инфекции.
Крайне тяжелой оппортунистической инфекцией при поражении ВИЧ является пневмоцитоз (пневмоцистная пневмония), развившаяся на фоне резкого подавления иммунной защиты организма. Пневмоцитозом легких поражается до 2/з больных СПИДом, гораздо реже возможно также поражение среднего уха.
Важным признаком СПИДа является развившаяся при отсутствии других причин иммунодепрессии и длящаяся более 1 мес герпетическая инфекция, поражающая слизистую оболочку полости рта и глотки, кожу. Простой герпес, начавшийся с высыпаний на лице (например, лабиальная форма), может приобретать диссеминированный характер. Возможно развитие heroes zoster oticus с герпетическими высыпаниями в наружном слуховом проходе, резкими болями в пораженной половине лица, поражением лицевого (VII) и преддверно-улиткового (VIII), реже тройничного (V), блуждающего (X) и добавочного (XI) нервов.
У больных СПИДом отмечается так называемая "волосатая лейкоплакия" с типичной локализацией по краю языка, на слизистой оболочке щек в виде утолщенной слизистой оболочки белого цвета с неровной сморщенной поверхностью. Вызывается она вирусами Эпстайна—Барр или папилломавирусами.
Цитомегаловирусная инфекция приводит к развитию у больных СПИДом эзофагита, колита, гастрита, энтерита. Наряду с желудочно-кишечным трактом цитомегаловирус поражает также глаза (хориоретинит), центральную нервную систему, легкие.
Разнообразные острые и хронические гнойные заболевания ЛОР-органов обусловлены активацией пиогенной инфекции на фоне резкого снижения иммунитета. Характерной особенностью данной патологии является отсутствие должного эффекта от проводимого лечения, переход синусита или отита в хроническую форму с частыми обострениями. Нередко у больных СПИДом развиваются фурункулы и карбункулы с локализацией в области головы и шеи. Течение воспалительного процесса обычно длительное, лечение малоэффективно.
Среди опухолевых проявлений СПИДа чаще обнаруживается саркома Капоши — злокачественная опухоль кровеносных
■.. '. ■.,.■■ ■:■■■.. ■■■■■., ■■■■::■. 533
 | |
 | |
 |
| Глава 7 |
сосудов. На коже головы появляются красные или гиперпиг-ментированные пятна, которые в последующем трансформируются сначала в папулы и бляшки, а затем сливаются и образуют инфильтраты. Образование локализуется чаще в области ушных раковин и заушных складок, в полости рта на твердом и мягком небе, на слизистой оболочке щек, на миндалинах, в гортани, что сопровождается осиплостью.
 2015-01-30
2015-01-30 753
753








