Автор: преподаватель, Не указано, Не указано, Не указано. Тип материала: Научная статья
В настоящее время для диагностики гинекологических заболеваний применяются клинические, лабораторные, инструментальные, эндоскопические методы исследования, которые позволяют врачу определить состояние женского организма и выявить нарушения, приводящие к расстройству здоровья женщины.
Сбор анамнеза гинекологической больной
Исследование гинекологической больной начинается с анамнеза. Цель его - выявление основных жалоб, получение сведений о предшествовавшей жизни и перенесенных заболеваниях, развитии данного заболевания.
Опрос проводится в определенной последовательности. Сначала выясняют общие сведения: фамилию, имя, отчество, семейное положение, профессию, возраст, условия быта и питания, вредные привычки больной.
Важное значение имеет возраст, так как один и тот же симптом в разные периоды жизни женщины может быть проявлением различных заболеваний.
Выяснение профессии, условий труда больной способствует уточнению причин многих патологических процессов. Например, работа, связанная с длительным охлаждением или перегреванием, может привести к обострению воспалительного процесса.
После получения общих сведений больную следует расспросить о жалобах, заставивших ее обратиться к врачу. Жалобы при поступлении выясняются без излишней детализации, так как в дальнейшем они уточняются при выявлении особенностей специфических функций женского организма (менструальной, половой, детородной и секреторной) и истории настоящего заболевания.
Обычно гинекологические больные жалуются на боли, бели, расстройства менструального цикла (чаще маточные кровотечения), бесплодие. Боли являются симптомом, сопутствующим многим гинекологическим заболеваниям. Они бывают различными по интенсивности, локализации, характеру (постоянные, ноющие, схваткообразные, грызущие), иррадиации.
При сборе анамнеза следует уделить внимание наследственности. Наличие у родителей или близких родственников хронических инфекций (туберкулез и т. д.), психических, венерических, опухолевых заболеваний, болезней крови помогает выяснить предрасположенность больной к этим заболеваниям.
Опрос больной включает выяснение анамнеза жизни начиная с раннего возраста. Особое значение при выявлении причин гинекологических заболеваний имеют общие перенесенные заболевания в прошлом. Частые ангины, ревматизм, заболевания печени, нейроинфекция и другие заболевания нередко приводят к нарушениям менструальной функции, отставанию в физическом и половом развитии.
Акушерско-гинекологический анамнез включает в себя сведения об особенностях специфических функций женского организма: менструальной, половой, детородной и секреторной.
Опрос следует начинать с выяснения времени появления первой менструации (менархе), типа менструальной функции (продолжительность менструального цикла и менструации, количество теряемой крови, болезненность), даты последней менструации.
С гинекологическими заболеваниями тесно связаны особенности половой функции: начало половой жизни, половое чувство, нарушения полового акта (болезненность, появление кровянистых выделений после полового сношения), методы предохранения от беременности (контрацепция). В установлении диагноза могут иметь значение возраст и состояние здоровья мужа. При уточнении характера детородной функции тщательно собирают сведения о количестве беременностей, их течении и исходе. При жалобах больной на бесплодие следует выяснить, какие ранее проводились исследования и лечение.
Характер секреторной функции определяется путем получения данных о наличии патологических выделений (белей) из половых путей и их количестве. Причинами появления белей чаще всего бывают воспалительные заболевания вульвы, влагалища, шейки матки и вышележащих органов половой системы различной этиологии. Помимо воспалительных заболеваний бели могут быть признаком полипа и рака матки. Они бывают густыми, жидкими, водянистыми, гноевидными, сукровичными, иногда вызывают зуд в области наружных половых органов и влагалища.
Нередко симптомом гинекологического заболевания служит нарушение функции мочевыводящих путей и кишечника. Поэтому при опросе больной необходимо осведомиться о состоянии этих смежных органов. Детально должны быть выяснены сведения о перенесенных ранее гинекологических заболеваниях, их течении, исходе, лечении, включая оперативные вмешательства.
После установления особенностей акушерско-гинекологического анамнеза переходят к анамнезу настоящего заболевания. Особого внимания заслуживают сведения о развитии настоящего заболевания: времени возникновения, связи с абортом, родами, менструацией и другими факторами, характере проводившегося лечения и его результатах. После опроса, врач располагает достаточными сведениями для предварительного заключения о характере заболевания. Для дальнейшего уточнения диагноза необходимо объективное исследование больной.
Методы объективного исследования в гинекологии
Общее исследование позволяет составить представление о состоянии организма в целом. Оно включает в себя общий осмотр (тип телосложения, состояние кожных покровов и слизистых оболочек, характер оволосения, состояние и степень развития молочных желез), исследование органов и систем общепринятыми в медицине методами.
Особое внимание уделяется исследованию живота больной. Помимо осмотра используются методы пальпации, перкуссии и аскультации живота, которые нередко дают основание для предположения о гинекологическом заболевании. Дальнейшее общее исследование больной состоит в измерении температуры тела, артериального давления, а также лабораторном исследовании крови, мочи, кала и т. д.
Специальные методы исследования гинекологических больных многочисленны и различны по назначению и степени сложности.
Гинекологическое исследование больной проводится в горизонтальном положении на гинекологическом кресле или жесткой кушетке. Головной конец кресла необходимо приподнять, согнутые в коленях и широко разведенные в стороны ноги удерживаются ногодержателями. Женщина должна быть предварительно подготовлена к гинекологическому исследованию. При отсутствии у нее стула заранее ставят очистительную клизму.
Непосредственно перед исследованием ей следует опорожнить мочевой пузырь, а при задержке самостоятельного мочеиспускания медицинская сестра по назначению врача выводит мочу с помощью катетера. Для осмотра медицинская сестра должна приготовить стерильные инструменты: влагалищные зеркала, пинцеты, корнцанги, зонды, а также предметные стекла для взятия мазков, стерильные ватные шарики и марлевые салфетки. Исследование гинекологических больных проводится в стерильных резиновых перчатках.
Гинекологическое исследование начинается с осмотра наружных половых органов, при котором обращают внимание на тип оволосения, строение больших и малых половых губ, состояние наружного отверстия мочеиспускательного канала, выводных протоков парауретральных и больших желез преддверия, промежности и области заднего прохода. Для осмотра преддверия влагалища большим и указательными пальцами левой руки разводят половые губы. Обращают внимание на зияние половой щели. Наличие опущения или выпадения стенок влагалища и матки определяют при натуживании больной.
Исследование при помощи зеркал производится после осмотра наружных половых органов. Существуют различные модели влагалищных зеркал, среди которых наиболее часто используются двустворчатые самодержащиеся и ложкообразные зеркала. Применение двустворчатого зеркала не требует помощника, поэтому в амбулаторной практике оно используется чаще.
Медицинской сестре следует знать правила введения зеркала. Перед введением зеркал половые губы разводят указательным и большим пальцами левой руки. Двустворчатое зеркало вводят сомкнутым в прямом размере до середины влагалища. Далее зеркало поворачивают в поперечный размер и продвигают до сводов, раскрывая створки, в результате чего шейка матки становится доступной для осмотра. Ложкообразное зеркало сначала вводят ребром по задней стенке влагалища, а затем, введя в глубину, поворачивают поперек, оттесняя кзади промежность.
Параллельно ему вводят переднее зеркало-подъемник, которым приподнимают переднюю стенку влагалища. При исследовании зеркалами определяют форму шейки матки (коническая у нерожавшей женщины, цилиндрическая у рожавшей, деформированная), ее положение, величину, окраску слизистой оболочки, наличие патологических процессов. Стенки влагалища осматривают при постепенном извлечении зеркала.
Влагалищное (внутреннее исследование) производится после исследования при помощи зеркал указательным и средними пальцами или только указательным пальцем одной руки (обычно правой). Влагалищное исследование позволяет определить состояние промежности, мышц тазового дна, уретры, больших желез преддверия, стенок влагалища и влагалищной части шейки матки.
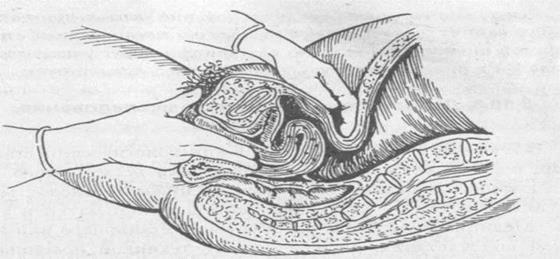
Рис. 69. Двуручное (влагалищно-брюпшостеночнос) исследование
Двуручное влагалищное (бимануальное, вагинально-абдоминальное) исследование является основным методом диагностики заболевания матки, придатков, тазовой брюшины и клетчатки (рис. 69). Оно проводится в определенной последовательности. Прежде всего исследуют матку, определяя ее положение, величину, форму, консистенцию, подвижность, болезненность.
При двуручном обследовании матка смещается в известных пределах вверх, вниз, кпереди и в стороны, но затем вновь принимает исходное положение, что определяет физиологический характер этой подвижности. Затем приступают к исследованию придатков матки. Для этого пальцы обеих рук (снаружи и внутри) постепенно перемещают от углов матки к боковым стенкам таза. Неизмененные маточные трубы обычно не пальпируются, а яичники могут прощупываться в виде небольших овоидных образований. Двуручное исследование позволяет также выявить патологические процессы в области тазовой брюшины, клетчатки связок малого таза.
Ректальное и ректально-абдоминальное исследование применяется у девственниц, при атрезии или стенозе влагалища, а также при воспалительных или опухолевых процессах в половой системе. Исследование производят в резиновой перчатке с напальчником, который смазывают вазелином.
Ректально-вагинальное исследование используется при заболеваниях задней стенки влагалища или передней стенки прямой кишки. При этом во влагалище вводят указательный палец, а в прямую кишку - средний палец правой руки.
Дополнительные методы исследования в гинекологии
Все женщины, поступающие в гинекологический стационар, подвергаются бактериоскопическому исследованию. Исследованию подлежат выделения из нижних отделов мочеполовой системы - влагалища, канала шейки матки и уретры. Медицинская сестра, работающая в стационаре или женской консультации, должна владеть техникой правильного взятия мазков. Прежде всего медицинской сестре следует предупредить больную о том, что накануне и в день взятия мазков она не должна иметь половые сношения, делать спринцевания.
Она также не должна мочиться в течение 2 ч перед взятием мазков. Медицинской сестре необходимо подготовить два предметных стекла, хорошо вымытых, протертых спиртом или эфиром и высушенных. Специальным карандашом каждое стекло делят на три части, на одной из которых пишут букву U, что означает уретра (urethra), на второй С - шейка (cervix), на третьей V - влагалище (vagina).
При взятии материала из различных участков половых органов женщины медицинской сестре следует. помнить о необходимости тщательного соблюдения правил асептики и антисептики. Используются только стерильные инструменты, причем одним и тем же инструментом нельзя брать мазки из разных мест. Взятие мазков производится до гинекологического исследования больной, а также до проведения влагалищных лечебных процедур.
Для получения мазков женщину укладывают на гинекологическое кресло. Сначала берут мазки из уретры; для этого пальцем, введенным во влагалище, слегка массируют ее. Первую порцию выделений из уретры полагается снять ватным шариком, а затем ввести в мочеиспускательный канал (на глубину не более 1,5-2 см) желобоватый зонд, кончик пинцета или специальную ложечку (Фолькмана). Материал из уретры получают легким поскабливанием и наносят его в виде кружочка на два предметных стекла с отметкой U.
После взятия мазков, из уретры во влагалище вводят стерильное зеркало, обнажают шейку матки и после протирания ее ватным шариком стерильным инструментом берут мазок из шеечного канала так же, как из уретры. Легкое поскабливание необходимо, чтобы в исследуемый материал попали гонококки, обычно располагающиеся не на поверхности слизистой оболочки, а под эпителиальным покровом. Далее берут выделения из заднего свода влагалища пинцетом или корнцангом.
Отделяемое из шейки матки и влагалища наносят отдельно в виде штриха на предметные стекла с соответствующей отметкой. Мазки высушивают, после чего отправляют с сопроводительной запиской в лабораторию. В лаборатории мазки на одном стекле окрашиваются метиленовым синим, на втором - по Граму, после чего они подвергаются микроскопическому исследованию. При бактериоскопическом исследовании мазков из заднего влагалищного свода определяют степень чистоты влагалищного содержимого. Мазки из уретры и шеечного канала используют для бактериоскопического исследования на гонококки и флору.
Бактериоскопическому исследованию при необходимости может быть подвергнут секрет вестибулярных желез и прямой кишки. Больным, у которых имеется подозрение на наличие гонореи, проводится так называемая провокация. Под провокацией понимают специальные меры воздействия на организм женщины, направленные на обострение воспалительного процесса гонорейного происхождения с целью облегчения бактериоскопической диагностики заболевания. Различаются физиологическая, биологическая, термическая, механическая и алиментарная провокации.
Физиологической провокацией является менструация, поэтому мазки из уретры и цервикального канала при использовании этого метода рекомендуется брать на 2—4-й день менструации.
Из многочисленных методов искусственной активизации воспалительного процесса чаще всего пользуются следующими:
1) внутримышечным введением гоновакцины (500 млн и более микробных тел);
2) смазыванием слизистой оболочки цервикального канала и уретры раствором Люголя на глицерине или раствором нитрата серебра (для уретры - 0,5% раствор, для шейки - 2-3% раствор);
3) физиотерапевтическими процедурами (индуктотермия, электрофорез цинка с помощью шеечного или влагалищного электрода, ультразвук, лечебные грязи).
В настоящее время широко используются для провокации гонореи препараты пирогенного действия (пирогенал). После указанных методов провокации необходимо брать мазки через 24, 48, 72 ч.
У ряда больных с целью выявления латентной формы гонореи для выяснения биологических свойств флоры и определения чувствительности к антибиотикам, а также для выявления туберкулезных палочек при подозрении на специфический воспалительный процесс в гениталиях используется бактериологическое исследование методом культур, т. е. посев отделяемого из различных отделов половой системы на искусственные питательные среды. Взятие материала для бактериологического исследования осуществляется стерильным тампоном на проволоке, который медленно помещают в стерильную пробирку и направляют в лабораторию.
В клинической амбулаторной практике с целью ранней диагностики рака половых органов широко используется цитологический метод исследования. Для цитологического исследования шейки матки мазки следует брать с поверхности ее влагалищной части и из цервикального канала. Материал может быть получен с помощью анатомического пинцета, ложечки Фолькмана, желобоватого зонда или специального металлического шпателя с выемкой на конце. Мазки из полости матки получают с помощью аспирации шприцем, имеющим длинный наконечник (шприц Брауна). Полученные мазки из различных участков половой системы наносят на предметные стекла, фиксируют в смеси спирта и эфира, окрашивают и просматривают под микроскопом для выявления атипичных клеточных комплексов.
Тесты функциональной диагностики.
Тесты позволяют оценить гормональную функцию яичников. Медицинская сестра должна быть знакома с наиболее простыми и доступными тестами функциональной диагностики.
Исследование шеечной слизи основано на изменениях физико-химических свойств слизи в течение менструального цикла. Количество ее увеличивается от 60-90 мг/сут в раннюю фолликулиновую фазу до 600-700 мг/сут в период овуляции; к этому же периоду повышается активность некоторых ферментов слизи и уменьшается ее вязкость. На изменении секреции и преломляющей силы шеечной слизи основаны феномены «зрачка» и «папоротника».
Симптом (феномен) «зрачка» позволяет судить о продукции эстрогенов яичниками. С 8-9-го дня двухфазного менструального цикла наружное отверстие шеечного канала начинает расширяться, достигая максимума к моменту овуляции; в нем появляется стекловидная прозрачная слизь. При направлении луча света наружный зев с выступающей каплей слизи кажется темным и напоминает зрачок. Во второй фазе цикла наружный зев шейки матки начинает постепенно закрываться, количество слизи значительно уменьшается, симптом исчезает к 20-23-му дню менструального цикла. Тест не характерен при эрозии шейки матки эндоцервиците, старых разрывах шейки матки.
Симптом «папоротника» (тест арборизации) основан на способности шеечной слизи при высушивании образовывать кристаллы.
Материал забирается из канала шейки матки анатомическим пинцетом на глубине 0,5 см; капля слизи высушивается и результат оценивается под микроскопом при малом увеличении.
Тест используется для диагностики овуляции. Наличие симптома «папоротника» в течение всего менструального цикла свидетельствует о высокой секреции эстрогенов и отсутствии лютеиновой фазы; невыраженность его во время обследования может свидетельствовать об эстрогенной недостаточности.
Симптом натяжения шеечной слизи также позволяет судить о продукции эстрогенов яичниками. Максимальная его выраженность совпадает с овуляцией - слизь из канала шейки матки, взятая пинцетом, растягивается браншами на 10-12 см.
Кольпоцитологическое исследование - изучение клеточного состава влагалищных мазков, основанное на циклических изменениях эпителия влагалища.
В мазках из влагалища различают четыре типа клеток - базальные, парабазальные, промежуточные и поверхностные:
- I реакция: мазок состоит из базальных клеток и лейкоцитов; картина характерна для выраженного дефицита эстрогенов;
- II реакция: мазок состоит из парабазальных, нескольких базальных и промежуточных клеток; картина характерна для эстрогенной недостаточности;
- III реакция: в мазке преимущественно промежуточные клетки, имеются единичные парабазальные и поверхностные; картина характерна для нормальной продукции эстрогенов.
- IV реакция: в мазке определяются поверхностные клетки и незначительное количество промежуточных; картина характерна для высокой продукции эстрогенов.
Количественное соотношение клеток в мазке и морфологическая характеристика являются основой гормональной цитологической диагностики. Материал для исследования забирают из бокового свода верхней трети влагалища (наиболее чувствительного к гормональному воздействию), без грубых манипуляций, так как исследованию подлежат клетки, отделившиеся от стенки влагалища.
Для интерпретации теста вычисляют следующие индексы:
- индекс созревания (ИС) - процентное соотношение поверхностных, промежуточных и парабазальных клеток. Записывается в виде трех последовательных чисел, например: 2/90/8;
- кариопикнотический индекс (КИ, КПИ) - процентное отношение поверхностных клеток с пикнотическим ядром к поверхностным клеткам, имеющим ядра.
В течение овуляционного менструального цикла наблюдаются следующие колебания КИ (КПИ): в первой фазе 25-30%, во время овуляции 60-80%, в середине второй фазы 25-30%.
Измерение базалъной температуры - тест основан на гипертермическом эффекте прогестерона, который оказывает непосредственное воздействие на центр терморегуляции, расположенный в гипоталамусе.
Базальную температуру женщина измеряет утром, не вставая с постели в течение 10 мин, одним и тем же термометром в течение всего менструального цикла. Для установления характера температурной кривой необходимо измерять базальную температуру на протяжении 3 месяцев. В течение менструального цикла отмечаются колебания температуры в прямой кишке в зависимости от фазы цикла. Нормальный характер температурной кривой - двухфазовый.
Первая фаза гипотермическая, с температурой ниже 37 °С, вторая - гипертермическая, с температурой выше 37 °С; при этом повышение базальной температуры на 0,4-0,6 °С отмечается не посредственно после овуляции и держится в течение 12-14 дней. За 1-3 дня до начала менструации базальная температура вновь снижается.
Монофазная температура в пределах 36,5-36,9 °С с незначительными колебаниями характерна для ановуляции. Во время проведения этого теста следует помнить, что базальная температура может повышаться при хронических инфекциях, патологических изменениях высших органов центральной нервной системы, патологии щитовидной железы.
Гистологическое исследование (биопсия) эндометрия.
Основано на характерных изменениях слизистой оболочки матки под воздействием стероидных гормонов яичников. Эстрогены вызывают пролиферацию эндометрия, а прогестерон - секреторные преобразования его.
Материал для исследования получают при выскабливании или вакуум-аспирации, при этом должен удаляться весь функциональный слой.
Зондирование матки.
Производится специальным металлическим маточным зондом с сантиметровыми делениями для уточнения положения матки, определения ее длины и наличия опухолей или повреждений стенок. Для зондирования матки медицинской сестре следует приготовить ложкообразные стекла, пулевые щипцы, корнцанг и маточный зонд, а также ватные шарики и дезинфицирующие растворы для обработки слизистой оболочки влагалища и шейки матки. Для зондирования шейку матки обнажают в зеркалах, обрабатывают дезинфицирующим раствором, фиксируют за переднюю губу пулевыми щипцами. Затем без напряжения вводятстерильный зонд через цервикальный канал в полость матки до упора в области дна матки.

Рис. 70. Зондирование матки при субмукозной миоме
Длина матки по зонду у нерожавшей женщины 7 см, у рожавшей 8 см (рис. 70).
Пункция брюшной полости через задний влагалищный свод.
Производится с целью выяснения характера содержимого брюшной полости (экссудат, кровь, гной), Для этой манипуляции медицинская сестра должна приготовить ложкообразные зеркала, корнцанг, пулевые щипцы, острую длинную иглу с широким просветом и насаженным на нее шприцем, ватные шарики, дезинфицирующие растворы для обработки влагалища и шейки матки.
Шейку матки обнажают в зеркалах, обрабатывают дезинфицирующим раствором, затем фиксируют пулевыми щипцами за заднюю губу и отводят кпереди, обнажая задний свод влагалища. Под шейкой матки строго по средней линии, отступив на 1 см от места перехода свода во влагалищную часть шейки матки, проводят иглу через задний свод. После этого нужно потянуть поршень шприца на себя для забора содержимого позадиматочного пространства (рис. 71).
Биопсия - это иссечение кусочка патологического образования половых органов, влагалища, влагалищной части шейки матки с целью определения гистологической формы патологического процесса (рис. 72). Чаще всего возникает необходимость в биопсии шейки матки при подозрении на рак или при наличии на ней эрозии, подлежащей электрокоагуляции.
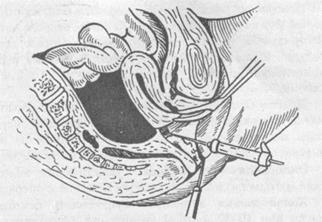
Рис. 71. Пункция брюшной полости через задний свод влагалища
Для проведения биопсии у медицинской сестры должны быть наготове стерильные инструменты: ложкообразные зеркала, пулевые корнцанги, длинные хирургические пинцеты, скальпель или специальный инструмент - конхотом, иглодержатель, иглы, ножницы, шовной материал.
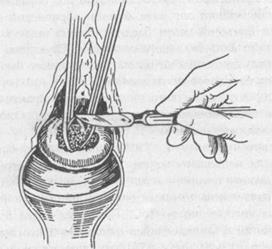
Рис. 72. Биопсия влагалищной части шейки матки
Иссеченный участок ткани помещают в баночку с 10% раствором формалина или спиртом, а затем отправляют в лабораторию для гистологического исследования с сопроводительной запиской. В настоящее время широко используют прицельную биопсию - взятие участка ткани после кольпоскопии.
Диагностическое выскабливание слизистой оболочки тела матки и цервикального канала с последующим гистологическим исследованием соскоба является одним из основных диагностических и лечебных методов в гинекологии.
Эндоскопические методы. Существующие эндоскопические методы разделяют на диагностические и оперативные.
Кольпоскопия позволяет осуществлять осмотр шейки матки при 10-30-кратном увеличении, обнаружить патологически измененные участки слизистой оболочки и произвести прицельную биопсию. Различают простую и расширенную кольпоскопию. Для выявления измененных фрагментов при расширенной кольпоскопии применяют 3% раствор уксусной кислоты, которая вызывает кратковременный отек эпителия, набухание клеток шиповатого слоя, сокращение подэпителиальных сосудов и уменьшение кровоснабжения тканей.
Затем проводят пробу Шиллера - смазывают шейку матки 3% раствором Люголя, при этом йод окрашивает гликоген неизмененного эпителия в темно-коричневый цвет. Нормальный эпителий имеет бледно-розовую гладкую и блестящую поверхность без видимых сосудов. Отчетливо видна граница между эпителием шейки матки и шеечного канала.
Ультразвуковое исследование (УЗИ) - получило широкое распространение в гинекологической практике и в настоящее время является рутинным методом. Оно основано на способности различных тканей по-разному поглощать ультразвуковую энергию. УЗИ позволяет определить форму, размеры и положение матки, величину эндометрия, яичников и выявить патологические образования в области малого таза и внутренних половых органов. Нормальной считается толщина эндометрия до 10-15 мм и не более 5 мм после менструации. Развивающийся фолликул достигает зрелости и диаметра 15-20 мм к 12-14-му дню цикла и считается функционально полноценным.
Гистероскопия - это осмотр внутренней поверхности матки с помощью оптической аппаратуры. Современные гистероскопы позволяют производить увеличение в 5-50 раз. Различают газовую и жидкостную, диагностическую и оперативную гистероскопию. Для оперативной гистероскопии используется специальный инструментарий, позволяющий производить внутриматочные вмешательства и прицельную биопсию патологически измененных участков эндометрия под оптическим контролем.
Лапароскопия - обследование органов брюшной полости и малого таза, производимое на фоне пневмоперитонеума с использованием в качестве газовой среды С02, N02, 02 и воздуха. Созданы модели лапароскопов с набором инструментов, позволяющих производить биопсию яичников, пункцию кистозных образований, рассечение спаек, электрокоагуляцию поликистозных яичников, очагов эндометриоза, а также удаление миоматозных узлов. В современных условиях возможно проведение больших гинекологических операций (надвлагалищная ампутация, экстирпация матки) лапароскопическим доступом.
Рентгенологическое исследование. Гистеросальпингография производится для определения формы и размеров матки, состояния и проходимости маточных труб. Исследование проводят на 5-7-й день менструального цикла с использованием водорастворимых рентгеноконтрастных веществ (веротраст, уротраст, верографин). В обязанности медицинской сестры входит подготовка больной к исследованию. Предварительно проводится проба на чувствительность к йодсодержащим препаратам. Накануне и в день исследования пациентке необходимо провести опорожнение кишечника при помощи очистительной клизмы, непосредственно перед исследованием - опорожнение мочевого пузыря.
В рентгенологическом кабинете медицинская сестра готовит стерильные зеркала, пулевые щипцы, корнцанги и длинные пинцеты, маточный наконечник для введения контрастного вещества, шприц, иглы, стерильный материал (ватные шарики и марлевые салфетки), дезинфицирующие растворы для обработки наружных половых органов, влагалища, шейки матки. Рентгеноконтрастное вещество перед введением подогревают до температуры тела. Ассистенция врачу заключается в подготовке инструментов, фиксации зеркал и инструментов, обработке Инструментов после завершения исследования.
Рентгенография черепа. Проводится определение формы, размеров и контуров турецкого седла для диагностики опухоли гипофиза. Соотношение высоты и длины турецкого седла (индекс седла) в половозрелом возрасте меньше единицы.
Компьютерная томография основана на изменении интенсивности пучка рентгеновского излучения, перемещающегося вокруг исследуемого объекта, после прохождения тканей разной плотности. Полученная информация, состоящая из суммы коэффициентов поглощения лучей тканями, подвергается компьютерной обработке и представляется на экране в виде срезов сагиттальной, фронтальной или любой заданной плоскости. Компьютерная томография дает возможность дифференцировать изображение отдельных тканей и органов. Минимальная величина патологического очага, диагностируемого при этом, составляет 0,5-1 см в диаметре.
Магнитно-резонансная томография основана на воздействии ядерного магнитного поля на ткани тела. В результате ядра некоторых атомов поглощают энергию и сами могут высвобождать электромагнитные волны, формирующие в воспринимающих системах изображение исследуемых органов и тканей. Метод позволяет провести качественную оценку структуры тканей, определение степени распространения опухолевого процесса, поражения лимфатического аппарата, что дает преимущества перед другими методами исследования.
Пертубация и гидротубация - методы диагностики проходимости маточных труб с помощью специальных аппаратов. В настоящее время они не применяются.
Основные гинекологические заболевания
Воспалительные заболевания женских половых органов
Воспалительные процессы органов малого таза занимают первое место в структуре гинекологических заболеваний. В основу классификации воспалительных заболеваний женских половых органов положено три принципа: этиологический фактор (возбудитель заболевания), локализация (поражение того или иного органа) и клиническое течение (острые, подострые, хронические стадии, а также периоды обострения хронического процесса).
Среди возбудителей воспалительных заболеваний наиболее часто встречаются следующие виды микроорганизмов: аэробные и анаэробные стрептококки и стафилоккоки, микоплазмы, кишечная палочка, гоноккоки, хламидии, энтерококк, протей, бактероиды, микобактерия туберкулеза и актиномице-ты. В современных условиях к развитию воспалительных процессов нередко приводит смешанная флора, в том числе ассоциация аэробов и анаэробов, а также гонококк, который нередко сочетается с хламидийной инфекцией.
Проникновение инфекции в верхние отделы полового аппарата чаще всего происходит восходящим путем из влагалища и шейки матки. Подобным образом распространяется экзогенная инфекция, передающаяся половым путем (так называемые трансмиссивные заболевания), гонорея, хламидиоз, микоплазмоз, вирусные и протозойные инфекции, СПИД.
Предполагают наличие трех вариантов проникновения микробов из нижних отделов половых путей в верхние: с трихомонадами, со сперматозоидами, пассивным транспортом за счет присасывающего эффекта брюшной полости. Обострение хронического воспалительного процесса нередко обусловлено такими неблагоприятными факторам, как переохлаждение или перегревание организма, чрезмерная физическая или умственная нагрузка, стрессовые ситуации, профессиональные воздействия, а также общими заболеваниями.
Клинические проявления воспалительных заболеваний малого таза и тактика лечебных подходов к ним зависят не только от характера инфекционного агента: возраста и предшествовшего состояния здоровья женщины, возможных инвазивных диагностических, терапевтических и иных вмешательств на половом аппарате, но и от локализации очага поражения.
В зависимости от локализации процесса различают воспаление области наружных половых органов (вульвит, бартолинит), влагалища (кольпит), матки (эндоцервицит, цервицит, эрозия шейки матки, эндометрит), придатков матки (сальпингоофорит), клетчатки малого таза (параметрит), тазовой брюшины (пельвиоперитонит) и диффузное воспаление брюшины (перитонит).
Наиболее распространенными симптомами острого воспаления женских половых органов являются) локальные боли, бели, отек пораженного органа, а также нередко повышение температуры тела и изменение картины крови, характерное для воспалительного процесса (лейкоцитоз, увеличенная СОЭ). Иногда нарушается менструальная функция.
При подостром воспалении боли умеренные, температура тела не выше субфебрильной, мало выражены или отсутствуют изменения картины крови. При хроническом воспалении появление острого процесса расценивается как обострение.
В хронической стадии воспалительного процесса в пораженном органе наблюдаются изменения нервных рецепторов и капилляров, разрастание соединительной ткани с образованием спаек, а также изменение общей иммунологической реактивности организма.
Неспецифические воспалительные заболевания женских половых органов возникают под воздействием так называемой гноеродной флоры (стафилококки, кишечная палочка и др.).
Редко причиной неспецифических воспалительных заболеваний могут быть не микробные, а механические, термические и химические агенты. Обычно заболеванию предшествует какое-либо хирургическое вмешательство (искусственный аборт, диагностическое выскабливание слизистой оболочки тела матки, биопсия) в результате чего образуются входные ворота для проникновения инфекции. Нарушение гигиены содержания половых органов и половой жизни, воспалительные заболевания мочевыводящей системы и кишечника также являются источником воспалительных заболеваний женских половых органов.
Вульвит - воспаление наружных половых органов. При этом заболевании больные жалуются на жжение, боли, нередко зуд в области половых губ, входа во влагалище. При осмотре наружных половых органов отмечаются гиперемия и отечность тканей, гноевидные выделения, возможны изъязвления.
Для успешного лечения вульвита необходимо выяснить причины, предрасполагающие к данному заболеванию (гипофункция яичников, сахарный диабет, гельминтозы, несоблюдение правил личной гигиены, мастурбация и др.), и устранить их. Местное лечение состоит в гигиенической обработке половых органов различными дезинфицирующими растворами (перманганатом калия в соотношении 1:10 000, 2% раствором борной кислоты, настоем ромашки и др.) с последующим смазыванием линиментом синтомицина или стрептоцидовой эмульсией, мази с витаминами, эстрогенами. Рекомендуются также сидячие ванны из настоя ромашки, перманганата калия, зверобоя, череды.
Бартолинит - воспаление большой вестибулярной железы. Характеризуется резкими болями, отеком и инфильтрацией в области большой половой губы. При гнойном процессе повышается температура, в анализе крови - лейкоцитоз, увеличение СОЭ.
Лечение. В острой стадии заболевания больной назначают постельный режим, антибиотики, витамины, кладут пузырь со льдом на область пораженной железы.
При гнойном воспалении требуется госпитализация и хирургическое лечение - вскрытие гнойного очага с последующим введением в его полость турунд с гипертоническим 10% раствором натрия хлорида, а затем с мазью Вишневого. В стадии рассасывания процесса показано проведение сеансов физиотерапевтического лечения (УВЧ, ультразвук).
В области вульвы, промежности, а также влагалища и шейки матки иногда развиваются остроконечные кондиломы. Причиной возникновения кондилом считается фильтрующийся вирус. Вторичное присоединение гноеродной флоры вызывает воспаление и некроз кондилом.
Лечение кондилом состоит в присыпании их порошком резорцина с борной кислотой, а при большом количестве - в удалении хирургическим путем или электрокоагуляцией.
Кольпит - воспаление влагалища. Признаками заболевания являются обильные выделения (бели), нередко боли во влагалище. Стенки влагалища гиперемированы, отечны, иногда видны мелкоточечные ярко-красные высыпания и гнойные наложения. При трихомонадном кольпите выделения гнойные, желто-зеленого цвета, пенистые, при молочнице - в виде белых творожистых масс.
Лечение должно быть комплексным с учетом возбудителя, данных микроскопического и микробиологического обследования. Проводится общее противоспалительное лечение в сочетании с местным применением дезинфицирующих, антибактериальных, противовоспалительных средств. Лечение рецидивирующих кольпитов продолжительное, курсами по 2-3 недели. После применения антибактериальных препаратов обязательно назначать препараты для восстановления нормальной микрофлоры влагалища - лактобактерин, бифидумбактерин и диалакт для местного применения.
В детском и старческом возрасте чаще наблюдается одновременное воспаление влагалища и наружных половых органов - вульвовагинит. У девочек вульвовагиниты нередко развиваются при поражении острицами прямой кишки, при заболевании мочевыводящих путей, а также при попадании во влагалище инородных тел. У этих больных необходимо обратить особое внимание на выявление гонореи, которая, как правило, имеет бытовой путь заражения.
Специфика лечения вульвовагинита зависит от этиологии данного заболевания.
Эндоцервицит - воспаление слизистой оболочки цервикального канала. Заболевание проявляется белями, а иногда и тянущими болями в области крестца. В острой стадии воспаления при осмотре шейки матки с помощью зеркал отмечаются гиперемия вокруг наружного зева, слизисто-гнойные или гнойные выделения из цервикального канала. При хроническом течении процесса гиперемия выражена незначительно, выделения из цервикального канала слизистые, мутные. Длительное хроническое течение эндоцервицита приводит к гипертрофии (утолщению) шейки матки - цервициту.
Лечение - комплексное местное и общее с использованием антибактериальных, противовоспалительных, витаминных (А и Е) и общеукрепляющих препаратов.
Эрозия шейки матки - повреждение, дефект многослойного плоского эпителия на влагалищной части шейки матки вокруг наружного зева. Такую эрозию принято называть истинной. Она образуется в результате раздражения шейки матки патологическими выделениями из цервикального канала при эндоцервиците. Истинная эрозия имеет ярко-красный цвет, неправильную форму, легко кровоточит при прикосновении.
Стадия истинной эрозии существует недолго (1-2 недели), вскоре начинается ее заживление. В I стадии заживления (псевдоэрозия) дефект многослойного плоского эпителия замещается цилиндрическим, распространяющимся из цервикального канала. Этот эпителий более яркого цвета по сравнению с многослойным плоским эпителием, поэтому поверхность эрозии остается ярко-красной. Псевдоэрозия может существовать в течение многих месяцев и даже лет, если не проводить лечения.
При затухании воспалительного процесса самопроизвольно или под влиянием проводимого лечения наступает II стадия заживления эрозии, при которой многослойный плоский эпителий с краев начинает вытеснять или покрывать цилиндрический эпителий. Нередко на месте бывшей эрозии остаются мелкие (наботовы) кисты, которые являются результатом закупорки выводных протоков эрозионных желез. Эрозии нередко образуются при вывороте (эктропионе) слизистой оболочки цервикального канала на месте бывших разрывов - эрозированный эктропион.
В настоящее время известно, что эрозия шейки матки может быть не только следствием воспаления, но и результатом врожденных и дистрофических изменений ее эпителия, а также гормональных нарушений в организме женщины. При наличии эрозии женщину беспокоят патологические выделения, обычно слизисто-гнойного характера, иногда контактные кровянистые выделения и тянущие боли в области крестца.
Лечение хронического цервицита в сочетании с эрозией шейки длительное. Вначале проводят консервативное лечение (гигиенические спринцевания, лечебные ванночки, тампоны или шарики с антимикробными препаратами, маслом шиповника, облепихи, рыбьим жиром). Отсутствие эффекта от проводимой терапии является показанием к проведению биопсии эрозии шейки матки (после кольпоскопии) с последующей электрокоагуляцией, криотерапией, лазеротерапией. При эрозированном эктропионе чаще производят пластическую операцию на шейке матки. Эндометрит - воспаление слизистой оболочки матки.
Иногда воспалительный процесс захватывает и мышечный слой матки. Эндометрит проявляется мутными, иногда гнойного характера выделениями из половых путей, ноющими болями в низу живота и в области крестца. Для острого эндометрита характерна общая реакция организма на воспалительный процесс: повышение температуры тела, тахикардия, озноб. Основным клиническим признаком хронического эндометрита является нарушение менструальной функции, преимущественно по типу кровотечений. В современных условиях эндометрит с самого начала может протекать в стертой форме.
Салъпингоофорит (аднексит) - воспаление придатков матки. Заболевание в острой стадии характеризуется интенсивными болями в низу живота, выраженными больше со стороны поражения. Нередко сальпингоофорит бывает двусторонним и сочетается с воспалением матки. Температура тела обычно повышена, а при гнойном воспалении может быть высокой и сопровождаться ознобами. При нарастании воспалительного процесса иногда развивается гнойная мешотчатая опухоль в области придатков матки - тубоовариальная опухоль.
Воспалительные заболевания придатков матки являются причиной бесплодия, внематочной беременности, нарушений менструальной функции и др.
Параметрит - воспаление околоматочной клетчатки. Для этого заболевания характерны боли в низу живота с иррадиацией в ноги и область крестца, затруднение мочеиспускания и дефекации из-за сильных болей, ухудшение общего состояния, повышение температуры тела. При нагноении параметрального инфильтрата возможен прорыв его содержимого в мочевой пузырь или прямую кишку.
Пельвиоперитонит - воспаление брюшины малого таза, возникающее чаще всего в результате распространения инфекции в брюшную полость из инфицированной матки, труб и яичников. При этом заболевании отмечаются сильные боли в низу живота, ухудшение общего состояния, высокая температура. Заболевание может сопровождаться рвотой, задержкой стула и газов, явлениями интоксикации: частым пульсом, снижением артериального давления, ощущением сухости во рту. При осмотре больной в нижних отделах живота выражены симптомы раздражения брюшины.
Перитонит - диффузное воспаление брюшины, являющееся результатом прогрессирования гнойного пельвиоперитонита или разрыва гнойного образования придатков матки. Заболевание характеризуется нарастанием интоксикации, повышением температуры тела до высоких цифр, признаками раздражения брюшины, выраженными во всех отделах живота. Развитие диффузного перитонита требует экстренного оперативного вмешательства.
Лечение больных, страдающих острым, подострым воспалительным процессом и обострением хронического воспалительного процесса матки, придатков и окружающих их тканей, проводится в условиях стационара. Лечение этих заболеваний - комплексное, осуществляется по единым принципам, зависит от стадии процесса и включает в себя: антибактериальную, дезинтоксикационную, общеукрепляющую, седативную, десенсибилизирующую, сиптоматическую терапии, физиотерапию, а по показаниям и хирургическое лечение.
Выбор антибиотиков определяется микрофлорой, вызвавшей заболевание, и ее чувствительностью к ним. Чаще назначается сочетание антибиотиков с препаратами, действующими на анаэробные бактерии (метронидазол, клиндамицин и др.), а также с нитрофуранами. В случае тубоовариальных образований или при развитии перитонита необходимо хирургическое лечение.
При хронических стадиях заболевания используют витаминотерапию с физиотерапией, курортное лечение (бальнео- и грязелечение).
Специфические воспалительные заболевания женских половых органов развиваются в результате специфической инфекции (гонорея, туберкулез, трихомоноз, хламидиоз, СПИД и др.).
Гонорея - специфическое инфекционное заболевание, вызываемое гонококкоком Нейссера. Гонорея передается обычно половым путем, реже (у детей) наблюдается бытовой путь заражения. Инкубационный период составляет от 3 до 6 дней.
Гонококк поражает слизистые оболочки, покрытые цилиндрическим эпителием, поэтому при заражении первичными очагами заболевания являются слизистые оболочки цервикального канала, уретры с парауретральными ходами и выводных протоков больших вестибулярных желез. Патологический процесс в области первичных очагов поражения принято называть гонореей нижнего отдела женских половых органов.
Распространение инфекции при гонорее происходит восходящим путем по слизистым оболочкам, или интраканаликулярно. В результате проникновения гонококка за пределы внутреннего зева шейки матки развивается гонорея верхнего отдела половых органов, или восходящая гонорея. При этом поражаются эндометрий, маточные трубы, яичники и брюшина малого таза. Нередко образуются гнойники маточных труб (пиосальпинксы) и яичников (пиовариумы).
Возникновению восходящей гонореи способствуют менструация, аборты, роды, диагностическое выскабливание слизистой оболочки тела матки, нарушение гигиены половой жизни.
По клиническому течению различают свежую (до 2 месяцев с момента заболевания) и хроническую гонорею. Выделяют острую, подострую и торпидную (стертую) формы свежей гонореи. За последние годы участились случаи заболеваний торпидными формами. Кроме перечисленных форм существует латентная гонорея. При этой форме симптомы заболевания отсутствуют, гонококки в мазках не обнаруживаются, а больные являются несомненным источником заражения. При торпидной форме гонореи в отличие от латентной в мазках обнаруживаются гонококки.
Клиническая картина острой гонореи нижнего отдела половых органов проявляется обильными гнойными белями и частым болезненным мочеиспусканием. При гинекологическом исследовании больной отмечаются гиперемия в области наружного отверстия мочеиспускательного канала и наружного зева шейки матки, слизисто-гнойные выделения из цервикального канала.
Торпидная форма гонореи протекает без выраженных клинических симптомов, поэтому больная может не обратиться к врачу и быть длительное время источником заражения.
Для восходящей гонореи характерны -острое начало, выраженная общая интоксикация и быстрое обратное развитие процесса после назначения антибактериальной терапии. При торпидной форме восходящей гонореи заболевание протекает вяло, сопровождаясь невыраженными ноющими болями в низу живота.
Гонорея верхнего отдела половых органов с вовлечением в процесс придатков матки чаще всего бывает двусторонней и приводит к бесплодию в результате нарушения проходимости маточных труб.
Диагностика гонореи основывается на выявлении гонококка в уретре, цервикальном канале, иногда в отделяемом из вестибулярных желез и прямой кишки (бактериоскопическое и бактериологическое исследования). При торпидном и хроническом течении гонореи для обнаружения возбудителя применяются методы провокации, вызывающие обострение процесса.
Лечение больных, страдающих гонореей нижнего отдела половых органов, проводится в районных венерологических диспансерах, куда посылают извещение и направляют женщину после выявления у нее в мазках гонококка. Больные, страдающие восходящей гонореей, как правило, подвергаются лечению в условиях гинекологического стационара. Принципы лечения больных гонореей не отличаются от таковых у больных с воспалительным процессом септической этиологии. Общая терапия (антибактериальная, десенсибилизирующая, дезинтоксикационная и пр.) в подострой и хронической стадиях сочетается с местной обработкой очагов поражения.
С этой целью используется 1-3% раствор нитрата серебра, 1-3% раствор протаргола, 5% раствор колларгола. В венерологическом диспансере помимо лечения больной проводят конфронтацию (выявление источника заражения). После окончания лечения тщательно исследуют больную для решения вопроса о ее излеченности. С этой целью у больной в течение трех менструальных циклов берут мазки в дни менструации (на 2-4-й день). Если в течение этого времени гонококк в мазках не обнаруживается, то больная считается излеченной от гонореи (критерий излеченности).
Трихомоноз - специфическое инфекционное заболевание, вызываемое влагалищной трихомонадой. Трихомоноз передается обычно половым путем. Внеполовое заражение наблюдается редко. Инкубационный период составляет 5-15 дней.
Клиническая картина заболевания характеризуется явлениями кольпита. Иногда возникает поражение уретры, мочевого пузыря и прямой кишки. Больные обычно жалуются на обильные бели, зуд в области наружных половых органов и влагалища. Стенки влагалища гиперемированы, отечны, имеются обильные желто-зеленого цвета пенистые выделения. При малой выраженности клинических симптомов трихомоноза больные не всегда своевременно обращаются к врачу. У таких больных заболевание характеризуется затяжным течением и склонностью к рецидивам.
Распознавание трихомоноза проводится путем микроскопического исследования выделений из влагалища, шейки матки и уретры.
Лечение трихомоноза проводится амбулаторно специальными оральными бактерицидными препаратами: трихополом, флагилом, трихомонацидом, фазижином. Местное лечение трихомоноза состоит в ежедневной обработке влагалища дезинфицирующими растворами и введении во влагалище метронидазола в виде свечей, клион-Д в виде вагинальных таблеток. Одновременно с больной по той же схеме оральными препаратами должен лечиться ее партнер.
Критерии излеченности: в течение трех менструальных циклов берут мазки в дни менструации. Если трихомонады не обнаруживаются, то больная считается излеченной от трихомоноза.
Туберкулез половых органов женщины, вызываемый микобактерией туберкулеза, является заболеванием вторичным. В анамнезе у больной генитальным туберкулезом обычно имеется указание на перенесенный в прошлом туберкулез легких или других органов.
Наиболее часто поражаются маточные трубы и матка, реже - яичники и крайне редко - влагалище, наружные половые органы. Обычно заболевание проявляется в период становления менструальной функции и начала половой жизни. Оно протекает вяло, без выраженного болевого синдрома, с субфебрильной температурой тела, не снижающейся в результате неспецифической противовоспалительной терапии. Часто наблюдается нарушение менструальной функции в виде кровотечений в начале заболевания и скудных менструаций вплоть до их полного прекращения при длительном течении процесса. Характерным симптомом генитального туберкулеза является первичное бесплодие.
При подозрении на генитальный туберкулез больная должна быть направлена на консультацию в противотуберкулезный диспансер, где она подвергается специальному исследованию и лечению для подтверждения диагноза.
Лечение, как и диагностика, должны проводиться в специализированных фтизиатрических учреждениях.
Кандидоз - инфекционное заболевание влагалища, распространяющееся на шейку матки и нередко на вульву. Возбудитель - дрожжеподобные грибы, чаще рода Candida. Возникновению кандидозного кольпита способствуют заболевания, снижающие защитные силы организма (сахарный диабет, туберкулез, заболевания желудочно-кишечного тракта и др.), а также длительное использование антибиотиков, гормональных контрацептивных средств, приводящих к дисбактерииозу.
Особенно часто кандидоз выявляется у беременных женщин, что обусловлено изменениями в эндокринной и других системах организма, возникающих во время беременности. Больные жалуются на бели, зуд и жжение в области вульвы. Бели могут носить различный характер, чаще имеют примесь творожисто-крошковатых включений. При осмотре на пораженных слизистых оболочках половых органов отмечаются серовато-белые налеты творожистого характера. После удаления налетов обнаруживается ярко гиперемированная слизистая оболочка.
Течение кандидоза может быть длительным, продолжаться годами с периодическими рецидивами, несмотря на лечение, что особенно характерно при наличии других очагов кандидоза в организме.
Уточнение диагноза основано на обнаружении возбудителя в мазках, взятых с пораженных участков.
Лечение комплексное, направленное непосредственно против возбудителя и предусматривающее терапию сопутствующих заболеваний. Обязательным является сочетание приема внутрь противогрибковых препаратов (нистатина, низорала, дифлюкана) с местным лечением. Интравагинально применяют гинопеварил, гинотравоген, миконазол, нистатин в свечах, клогпримазол, пимафуцин в вагинальных таблетках и креме, тампоны, смоченные 10-20% раствором буры в глицерине, и др. Курсы лечения включают также витамины, седативные, общеукрепляющие и десенсибилизирующие средства.
Хламидиоз вызывается хламидиями (промежуточная форма между бактериями и вирусами), передается половым путем, характеризуется длительным течением, недостаточной выраженностью клинических признаков, склонностью к рецидивам.
Хламидии могут сосуществовать с микоплазмами, гонококками и другими бактериями. Инкубационный период продолжается 20-30 дней. Первичный очаг инфекции обычно находится в слизистой оболочке шейки матки, характеризуется гнойными (серозно-гнойными) выделениями из цервикального канала и гиперемией вокруг наружного зева. Возможно развитие хламидийного уретрита, который сопровождается дизурическими явлениями или протекает на фоне мало выраженных симптомов.
Хламидийная инфекция поражает практически все отделы половых органов женщины, вызывая развитие бартолинита, цервицита, псевдоэрозии на шейке матки, эндометрита, сальпингита, пельвиоперитонита. В результате возникают нарушения основных функций репродуктивной системы, нередко приводящие к бесплодию.
Особого внимания заслуживает хламидиоз у беременных женщин, поскольку у них имеется опасность инфицирования в родах новорожденных (хламидийный конъюнктивит, пневмония и др.).
Клинические проявления хламидиоза неспецифичны и, как правило, мало отличаются от признаков заболеваний, вызываемых другими микроорганизмами.
Методы диагностики можно разделить на две группы.
К первой группе относится обнаружение возбудителя (или его антигена) методами иммунофлюоресценции и иммуноферментного анализа в пораженной ткани. Наиболее доступным материалом являются мазки из цервикального канала, полученные путем поверхностного соскоба. Второй метод диагностики основан на определении антител против хламидий в сыворотке крови больной.
В настоящее время разработан наиболее специфичный метод - определение ДНК возбудителя в патологическом материале (ДНК-диагностика).
Успех лечения зависит от ранней диагностики и своевременно начатого лечения, одновременного обследования и лечения мужа (полового парнера), прекращения половой жизни до полного излечения, запрета употребления алкоголя, острой пищи. Основой терапии являются антибиотики: тетрациклины (преимущественно доксициклин), макролиды (эритромицин, сумамед, рулид), фторхинолоны (абактал, ципробай, цифран). Необходимо одновременно проводить профилактику кандидоза нистатином, низоралом и др.
Вирусные заболевания относятся к числу распространенных инфекций половых органов и могут вызываться разными вирусами. Некоторые из вирусов (например, цитомегаловирус, вирус гепатита В) не вызывают заметных изменений в половых органах, но во время беременности представляют реальную угрозу для плода. Наиболее клинически выраженное заболевание половых органов вызывают вирус простого герпеса и па-пилломавирус.
Вирус простого герпеса является возбудителем герпетических заболеваний половых органов, передается половым путем и пожизненно персистирует в регионарных лимфатических узлах и нервных ганглиях, периодически приводя к рецидивам инфекции. Основным резервуаром вируса у мужчин является мочеполовой тракт, у женщин - канал шейки матки.
Клинические симптомы генитального герпеса обычно появляются через 3-7 дней инкубационного периода. Местные проявления (эритема, везикулы, язвы) возникают на слизистых оболочках вульвы, влагалища, шейки матки, иногда в уретре и в области промежности. Они сопровождаются зудом, жжением, болью, а также общим недомоганием, головной болью, субфебрилитетом и т. д.
Выраженность клинической картины, частота рецидивов и продолжительность ремиссий колеблются индивидуально в широких пределах. Возникновению рецидивов способствуют такие факторы, как стресс, переутомление, переохлаждение, присоединение других заболеваний. При поражении верхних отделов половой системы возможно бесплодие. Заболевание иногда протекает бессимптомно. Генитальный герпес может иметь неблагоприятные последствия во время беременности: возможно инфицирование плода и возникновение у него аномалий развития.
Для диагностики используются различные сложные методы (электронно-микроскопический и др.) обнаружения вируса в отделяемом из пораженных органов или антител к нему в сыворотке крови больной.
Для лечения применяют противовирусные препараты - зовиракс (виролекс, ацикловир), фамвир, алпизарин, хелепин и др., которые временно прекращают распространение вируса, уменьшают частоту рецидивов, но не излечивают заболевание. Противовирусные препараты в виде мази (зовиракс, бонафтон, госсипол, триаптен и др.) используют местно при появлении первых симптомов герпетической инфекции. Для профилактики и лечения рецидивов заболевания назначают иммунокорригирующую терапию.
Передача папилломавирусной инфекции происходит только половым путем. Это заболевание известно также под названием «кондиломы». Наиболее часто встречаются остроконечные кондиломы, располагающиеся преимущественно в области больших и малых половых губ, реже во влагалище, на шейке матки и в области промежности. Возможно обильное разрастание кондилом, особенно во время беременности.
Лечение состоит в обработке кондилом ферезолом, коидилином (0,5% раствором подофиллотоксина), а при отсутствии эффекта - в удалении при помощи криодеструкции, углекислого лазера, электрокоагуляции. Бактериальный вагиноз - заболевание (ранее носившее название гарднереллез), при котором происходит нарушение нормальной микрофлоры влагалища (дисбактериоз влагалища) с преобладанием условно-патогенных возбудителей: гарднерелл, бактероидов, микоплазм и других микроорганизмов. Заболевание протекает бессимптомно, лейкоциты и патогенные возбудители во влагалищном секрете не обнаруживаются. Больные жалуются на обильные бели с неприятным запахом гнилой рыбы.
Диагностическими признаками являются повышение рН влагалищной среды более 4,5 (в норме 3,8-4,2); наличие при микроскопии влагалищного мазка ключевых клеток, положительная аминовая проба (при добавлении к содержимому влагалища 10% раствора калия гидрооксида обнаруживается резкий специфический запах рыбы).
Лечение направлено на восстановление нормальной микрофлоры влагалища. Проводят десенсибилизирующую и иммунокорригирующую терапию. На первом этапе лечения местно применяют препараты метронидазола (в геле, свечах, таблетках) или влагалищную форму клиндамицина (далацина-С). На этом этапе можно использовать метронидазол или клиндамицин внутрь. На втором этапе интравагинально назначают биопрепараты (эубиотики): лактобактерин, бифидумбактерин, ацилакт.
Инфекционные заболевания половых органов женщины, передаваемые половым путем (такие, как сифилис, гонорея, трихомоноз, хламидиоз, уреаплазмоз, кандидоз, генитальный герпес и др.), объединяют в общую группу под единым названием: заболевания, передающиеся половым путем (ЗППП).
ВИЧ-инфекция - заболевание, которое вызывается вирусом иммунодефицита человека (ВИЧ), длительное время персистирующего в лимфоцитах, макрофагах, клетках нервной ткани. В результате воздействия вируса развивается медленно прогрессирующее поражение иммунной и нервной систем организма, проявляющееся вторичными инфекциями, опухолями, подострым энцефалитом и другими патологическими процессами, приводящими к гибели больного. ВИЧ-инфекция протекает со сменой нескольких стадий, последнюю из которых обозначают термино
 2015-06-14
2015-06-14 69581
69581








